Инсулинорезистентность – что это такое? Анализ и лечение при сахарном диабете. Синдром инсулинорезистентности: причины, симптомы, лечение.
Для разных людей характерна различная способность инсулина стимулировать усвоение глюкозы. Важно знать, что человек может иметь нормальную чувствительность к одному или более эффектам этого соединения и в то же время - абсолютную устойчивость к другим. Далее разберем понятие "инсулинорезистентность": что это такое, как проявляется.
Общие сведения
Прежде чем разбирать понятие "инсулинорезистентность", что это такое и какие признаки имеет, следует сказать, что это расстройство встречается достаточно часто. Более чем 50% людей с гипертензией страдают данной патологией. Чаще всего инсулинорезистентность (что это такое, будет описано ниже) обнаруживается у пожилых. Но в ряде случаев она выявляется и в детстве. Синдром инсулинорезистентности зачастую остается не распознанным до того, как не начинают проявляться нарушения обменных процессов. В группу риска входят лица с дислипидемией либо нарушенной толерантностью к глюкозе, ожирением, гипертензией.
Инсулинорезистентность
Что это такое? Какие особенности имеет нарушение? инсулинорезистентности представляет собой неправильный ответ организма на действие одного из соединений. Концепция применима к разным биологическим эффектам. Это, в частности, относится к влиянию инсулина на белковый и генной экспрессии, функции сосудистого эндотелия. Нарушенный ответ приводит к увеличению концентрации соединения в крови относительно необходимого для имеющегося объема глюкозы. Синдром инсулинорезистентности - сочетанное нарушение. Оно предполагает изменение толерантности к глюкозе, диабет 2 типа, дислипидемию, ожирение. "Синдром Х" предполагает также и устойчивость к захвату глюкозы (инсулин-зависимому). 
Механизм развития
Полностью его изучить специалистам на сегодняшний день не удалось. Расстройства, которые приводят к развитию инсулинорезистентности, могут отмечаться на следующих уровнях:
- Рецепторном. В данном случае состояние проявляется аффинностью или снижением количества рецепторов.
- На уровне глюкозного транспорта. В этом случае выявляется понижение числа молекул GLUT4.
- Пререцепторном. В данном случае говорят об аномальном инсулине.
- Пострецепторном. В этом случае отмечаются нарушение фосфолирования и нарушение передачи сигнала.
Аномалии инсулиновых молекул достаточно редки и не обладают клиническим значением. Плотность рецепторов может быть понижена у больных в связи с отрицательной обратной связью. Она обусловлена гиперинсулинемией. Часто у пациентов отмечается снижение числа рецепторов в умеренной степени. В данном случае уровень обратной связи не считается критерием, по которому определяют, какую степень имеет инсулинорезистентность. Причины расстройства сводятся специалистами к пострецепторным нарушениям передачи сигнала. К провоцирующим факторам, в частности, относят:
- Курение.
- Увеличение содержания ТНФ-альфа.
- Уменьшение физической активности.
- Увеличение концентрации жирных неэтерифицированных кислот.
- Возраст.

Это основные факторы, которые чаще остальных могут провоцировать инсулинорезистентность. Лечение включает в себя применение:
- Диуретиков тиазидовой группы.
- Никотиновой кислоты.
- Кортикостероидов.
Повышенная инсулинорезистентность
Влияние на обмен глюкозы происходит в жировой ткани, мышцах и печени. Скелетная мускулатура метаболизирует примерно 80% этого соединения. Мышцы в данном случае выступают в качестве важного источника инсулинорезистентности. Захват в клетки глюкозы осуществляется посредством специального транспортного белка GLUT4. При активации рецептора к инсулину запускается серия реакций фосфолирования. Они в конечном итоге приводят к транслокации GLUT4 в клеточную мембрану из цитозоля. Так глюкоза получает возможность войти в клетку. Инсулинорезистентность (норма будет указана далее) обуславливается понижением степени транслокации GLUT4. При этом отмечается понижение использования и захвата глюкозы клетками. Вместе с этим, кроме облегчения глюкозного захвата в периферических тканях, при гиперинсулинемии подавляется продукция печенью глюкозы. При СД 2 типа она возобновляется.
Ожирение
Оно сочетается с инсулинорезистентностью достаточно часто. При превышении пациентом веса на 35-40% чувствительность понижается на 40%. Находящаяся в передней брюшной стенке имеет более высокую метаболическую активность, чем та, что расположена ниже. В ходе медицинских наблюдений установлено, что усиленное высвобождение в портальный кровоток жирных кислот из абдоминальных волокон провоцирует продукцию печенью триглицеридов. 
Клинические признаки
Инсулинорезистентность, симптомы которой связаны с нарушением обменных процессов преимущественно, может подозреваться у больных с абдоминальным ожирением, гестационным СД, семейным анамнезом по СД 2 типа, дислипидемией и гипертензией. В группе риска и женщины с СПКЯ (поликистозом яичников). В связи с тем, что ожирение выступает маркером инсулинорезистентности, необходимо оценить характер, по которому идет распределение жировой клетчатки. Ее расположение может быть по гинекоидному - в нижней части туловища, или по андроидному типу - в передней стенке брюшины. Накопление в верхней половине тела отличается более значимым прогностическим фактором инсулинорезистентности, измененной толерантности к глюкозе и СД, чем ожирение в нижних участках. Для выявления количества жировой абдоминальной ткани можно воспользоваться следующим методом: определить отношение объемов талии, бедер и ИМТ. При показателях 0.8 для женщин и 0.1 для мужчин и ИМТ больше 27 диагностируют абдоминальное ожирение и инсулинорезистентность. Симптомы патологии проявляются и внешне. В частности на коже отмечаются морщинистые, шершавые гиперпигментированные участки. Чаще всего они появляются в подмышечных впадинах, на локтях, под молочными железами. Анализ на инсулинорезистентность представляет собой расчет по формуле. HOMA-IR высчитывается следующим образом: инсулин натощак (мкЕд/мл) x глюкоза натощак (ммоль/л). Полученный результат делится на 22.5. В итоге получится индекс инсулинорезистентности. Норма - <2,77. При отклонении в сторону увеличения может диагностироваться расстройство чувствительности тканей. 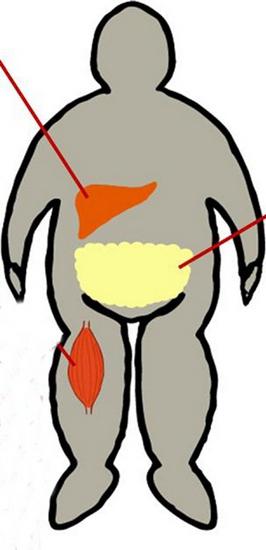
Нарушения деятельности прочих систем: атеросклероз сосудов
Сегодня отсутствует единое объяснение механизма влияния инсулинорезистенотности на поражение сердечно-сосудистой системы. Может отмечаться прямое воздействие на атерогенез. Оно вызвано способностью инсулина к стимулированию синтеза липидов и пролиферации гладкомышечных компонентов в стенке сосудов. Вместе с этим атеросклероз может быть вызван сопутствующими обменными нарушениями. К примеру, это может быть гипертензия, дислипидемия, изменения в толерантности к глюкозе. В патогенезе заболевания особое значение имеет нарушенная функция сосудистого эндотелия. В его задачи входит поддержание тонуса кровеносных каналов за счет секреции медиаторов вазодилатации и вазоконстрикции. В состоянии провоцирует релаксацию гладкомышечных волокон сосудистой стенки при высвобождении оксида азота (2). При этом его способность к усилению эндотелий-зависимой вазодилатации существенно изменяется у больных с ожирением. То же самое касается и больных с инсулинорезистентностью. При развитии неспособности коронарных артерий отвечать на нормальные стимулы и расширяться можно говорить о первом этапе нарушения микроциркуляциии - микроангиопатии. Это патологическое состояние отмечается у большей части больных с СД (сахарным диабетом).

Инсулинорезистентность может спровоцировать атеросклероз посредством нарушений в процессе фибринолиза. ИАП-1 (ингибитор активатора плазминогена) находится в высокой концентрации у больных с СД и ожирением без диабета. Синтез ИАП-1 стимулируется проинсулином и инсулином. Уровень фибриногена и прочих прокоагулянтных факторов также увеличен.
Измененная толерантность к глюкозе и диабет 2 типа
Инсулинорезистентность является предшествующим фактором перед клиническим проявлением СД. За снижение концентрации глюкозы отвечают бета-клетки в поджелудочной железе. Уменьшение концентрации осуществляется за счет повышения выработки инсулина, что, в свою очередь, приводит к относительной гиперинсулинемии. Эугликемия может сохраняться у пациентов столько времени, сколько бета-клетки будут способны поддерживать довольно высокий уровень инсулина в плазме, чтобы преодолеть резистентность. В конечном итоге эта способность теряется, и концентрация глюкозы существенно увеличивается. Ключевым фактором, который отвечает за гипергликемию натощак на фоне СД2, является инсулинорезистентность печени. Здоровый ответ заключается в понижении выработки глюкозы. При инсулинорезистентности данная реакция теряется. В результате печень продолжает чрезмерную выработку глюкозы, что приводит к гипергликемии натощак. При потере способности бета-клеток обеспечивать гиперсекрецию инсулина отмечается переход от инсулинорезистентности с гиперинсулинемией к измененной толерантности к глюкозе. Впоследствии состояние трансформируется в клинический СД и гипергликемию.
Гипертензия
Существует несколько механизмов, обуславливающих ее развитие на фоне инсулинорезистентности. Как показывают наблюдения, ослабление вазодилатации и активация вазоконстрикции может способствовать повышению сосудистого сопротивления. Инсулин способствует стимулированию нервной (симпатической) системы. Это приводит к увеличению в плазме концентрации норадреналина. У пациентов с инсулинорезистентностью повышен ответ на ангиотензин. Кроме того, могут нарушаться механизмы вазодилатации. В состоянии нормы введение инсулина провоцирует расслабление мышечной сосудистой стенки. Вазодилатация в данном случае опосредуется высвобождением/выработкой из эндотелия оксида азота. У больных с инсулинорезистентностью эндотелиальная функция нарушена. Это приводит к снижению вазодилатации на 40-50%. 
Дислипидемия
При инсулинорезистентности нарушается нормальное подавление выхода жирных свободных кислот после еды из жировой ткани. Увеличенная концентрация формирует субстрат для усиленного синтеза триглицеридов. Это является важным этапом в продукции ЛПОНП. При гиперинсулинемии понижается активность важного фермента - липопротеин-липазы. Среди качественных изменений спектра ЛПНП на фоне СД 2 типа и инсулинорезистентности следует отметить повышенную степень окисления частиц ЛПНП. Более подверженными этому процессу считаются гликированные аполипопротеины.
Терапевтические мероприятия
Повышения чувствительности к инсулину можно добиться несколькими способами. Особое значение имеет снижение веса и физическая активность. Режим питания также важен для людей, которым диагностирована инсулинорезистентность. Диета способствует стабилизации состояния в течение нескольких дней. Усилению чувствительности еще больше будет способствовать снижение веса. Для людей, у которых установлена инсулинорезистентность, лечение состоит из нескольких этапов. Стабилизация режима питания и физической активности считается первой стадией терапии. Для людей, у которых выявлена инсулинорезистентность, диета должна быть низкокалорийной. Умеренное понижение веса тела (на 5-10 килограмм) зачастую способствует улучшению контроля над уровнем глюкозы. Калории на 80-90% распределяются между углеводами и жирами, 10-20% приходится на белки.
Лекарственные препараты
Средство "Метаморфин" относится к медикаментам группы бигуанидов. Препарат способствует повышению периферической и печеночной чувствительности к инсулину. При этом средство не оказывает влияния на его секрецию. При отсутствии инсулина препарат "Метаморфин" неэффективен. Средство "Троглитазон" представляет собой первый медикамент группы тиазолидинэдионов, который разрешен к применению в США. Препарат усиливает транспорт глюкозы. Это, вероятно, обуславливается активацией ППАР-гамма рецептора. А счет этого усиливается экспрессия GLUT4, что, в свою очередь, приводит к повышению инсулин-индуцированного глюкозного захвата. Для пациентов, у которых имеется инсулинорезистентность, лечение может назначаться и комбинированное. Приведенные выше средства допускается применять в сочетании с сульфонилмочевиной, а иногда и друг с другом для получения на содержание глюкозы в плазме и прочие расстройства. Препарат "Метаморфин" в сочетании с сульфонилмочевиной усиливает секрецию и чувствительность к инсулину. При этом уровень глюкозы снижается после еды и натощак. У больных, которым было назначено комбинированное лечение, чаще отмечались проявления гипогликемии.
Инсулинорезистентность представляет собой нарушение взаимодействия поступающего инсулина на ткани. При этом инсулин может поступать как естественным путем из поджелудочной железы, так и через введение инъекции гормона.
Гормон в свою очередь участвует в обмене веществ, росте и размножении клеток тканей, синтезе ДНК и транскрипции генов.
В современное время резистентность к инсулину связывают не только с нарушениями в обмене веществ и повышению риска заболевания сахарным диабетом второго типа. В том числе инсулинорезистентность негативно отражается на метаболизме жиров и белков, экспрессии генов.
В том числе резистентность к инсулину нарушит функциональность клеток эндотелия, представляющих собой внутренний слой на стенках кровеносных сосудов. В результате этого нарушение приводит к сужению сосудов и развитию атеросклероза.
Диагностика инсулинорезистентности
Нарушение выявляется, если у пациента наблюдаются симптомы метаболического синдрома. Могут присутствовать такие признаки, как жировые отложения в области талии, повышение давления, плохие анализы крови на триглицериды и холестерин. В том числе такое явление диагностируется, если у пациента анализ показал повышенный белок в моче.
Диагностика резистентности к инсулину проводится в первую очередь через анализы, которые необходимо сдавать регулярно. Однако по причине того, что уровень инсулина в плазме крови может изменяться, диагностировать такое заболевание весьма непросто.
Если анализы проведены натощак, норма показателей инсулина в плазме крови составляет 3-28 мкЕД/мл. Если инсулин в крови повышен и превышает указанную норму, у пациента выявляется гиперинсулинизм.
Причины того, что инсулин в крови завышен, могут быть связаны с тем, что поджелудочная железа вырабатывает избыточное его количество с той целью, чтобы компенсировать инсулинорезистентность тканей.
Подобный анализ может указывать на то, что у пациента может развиться сахарный диабет второго типа или сердечно-сосудистое заболевание.
Чтобы точно выявить н6арушение, проводится гиперинсулинемический инсулиновый клэмп. Этот лабораторный метод заключается в непрерывном внутривенном введении инсулина и глюкозы на протяжении четырех-шести часов.
Такая диагностика весьма трудоемкая, поэтому ее используют достаточно редко. Вместо этого проводят анализ крови на голодный желудок, чтобы выявить показатели инсулина в плазме.
Как выяснилось в ходе исследований, это нарушение чаще всего может встречаться:
- В 10 процентах случаев без каких-либо нарушений в обмене веществ;
- В 58 процентах случаев, если имеются симптомы повышенного артериального давления более 160/95 мм рт. ст.;
- В 63 процентах случаев при гиперурикемии, когда показатели мочевой кислоты сыворотки крови выше 416 мкмоль/литр у мужчин и 387 мкмоль/литр у женщин;
- В 84 процентов случаев при повышении уровня жировых клеток, когда показатели триглицеридов выше 2,85 ммоль/литр;
- В 88 процентах случаев при низком уровне положительного холестерина, когда показатели его менее 0,9 ммоль/литр у мужчин и 1,0 ммоль/литр у женщин;
- В 84 процентах случаев, если имеются симптомы развития сахарного диабета второго типа;
- В 66 процентах случаев при нарушении толерантности к глюкозе.
Чтобы выяснить, имеется ли инсулинорезистентность, используется индекс инсулинорезистентности НОМА. После того, как сдан анализ уровня инсулина и глюкозы натощак, проводится вычисление индекса НОМА.
При повышении уровня тощакового инсулина или глюкозы, увеличивается и индекс НОМА. Например, если анализ показал уровень гликемии на голодный желудок 7.2 ммоль/литр, а инсулина 18 мкЕд/мл, индекс НОМА составляет 5,76. Нормальным считается уровень инсулина, если индекс НОМА менее 2,7.
Регулировка обмена веществ при помощи инсулина
Инсулин позволяет активировать такие метаболические процессы, как транспортировка глюкозы и синтез гликогена. В том числе этот гормон отвечает за синтез ДНК.
Инсулин обеспечивает:
- Поглощение глюкозы клетками мышц, печени и жировой ткани;
- Синтез гликогена в печени;
- Захват клетками аминокислот;
- Синтез ДНК;
- Образование белка;
- Образование жирных кислот;
- Транспортировку ионов.
В том числе инсулин помогает предотвращать такие нежелательные симптомы, как:
- Распад жировых тканей и поступление жирных кислот в кровь;
- Трансформацию гликогена в печени и попадание глюкозы в кровь;
- Самоликвидацию клеток.
Важно понимать, что гормон не позволяет распадаться жировым тканям. Из-за этой причины, если наблюдается инсулинорезистентность и уровень инсулина повышен, снизить лишний вес практически невозможно.
Степень чувствительности к инсулину разных тканей организма
При лечении тех или иных заболеваний в первую очередь рассматривается чувствительность к инсулину мышечных и жировых тканей. Между тем эти ткани имеют разную инсулинорезистентность.
Так, чтобы подавить распад жиров в тканях требуется не более 10 мкЕД/мл инсулина в крови. В то же время для подавления попадания глюкозы из печени в кровь нужно примерно 30 мкЕД/мл инсулина. Чтобы увеличить захват глюкозы мышечными тканями, необходимо 100 мкЕД/мл и более гормона в крови.
Ткани теряют чувствительность к инсулину по причине генетической предрасположенности и ведения нездорового образа жизни.
В то время, когда поджелудочная железа начинает не справляться с увеличенной нагрузкой, у пациента развивается сахарный диабет второго типа. Если синдром инсулинорезистентности начать лечить заблаговременно, можно избежать многих осложнений.
Важно понимать, что инсулинорезистентность может возникать у людей, которые не имеют метаболический синдром. В частности, резистентность диагностируют у людей при:
- поликистозе яичников у женщин;
- хронической почечной недостаточности;
- инфекционных заболеваниях;
- терапии глюкокортикоидами.
В том числе инсулинорезистентность в некоторых случаях диагностируется у женщин в период беременности, однако после рождения ребенка данное состояние обычно проходит.
Также резистентность может повышаться с возрастом, поэтому от того, какой образ жизни ведет человек. Зависит, будет ли он болеть в пожилом возрасте сахарным диабетом второго типа или иметь проблемы в сердечно-сосудистой системе.
Почему развивается сахарный диабет второго типа
Причины развития сахарного диабета кроются напрямую в инсулинорезистентности клеток мышечных, жировых тканей и печени. Из-за того, что организм становится менее чувствителен к инсулину, меньшее количество глюкозы попадает в клетки мускулов. В печени начинается активный распад гликогена до глюкозы и выработка глюкозы из аминокислот и иного сырья.
При инсулинорезистентности жировых тканей ослабевает антилиполитическое действие инсулина. Поначалу данный процесс компенсируется за счет повышенной выработки инсулина из поджелудочной железы.
На поздней стадии заболевания жировые отложения начинают распадаться на глицерин и свободные жировые кислоты.
Эти вещества после попадания в печень преобразуются в очень плотные липопротеины. Данное вредное для здоровья вещество откладывается на стенках кровеносных сосудов, в результате чего развивается .
В том числе в кровь из печени попадает повышенный уровень глюкозы, который образуется из-за гликогенолиза и глюконеогенезиса.
При инсулинорезистентности у пациента на протяжении многих лет наблюдается в крови повышенный уровень гормона инсулина. Если у человека в этот момент могут вести к тому, что у пациента может развиться сахарный диабет второго типа.
Спустя некоторое время клетки поджелудочной железы перестают справляться с такой нагрузкой, уровень которой повышен во много раз. В результате организм начинает производить меньшее количество инсулина, что и приводит к появлению диабета. Чтобы этого не произошло, нужно как можно раньше начать профилактику и лечение заболевания.
Сердечно-сосудистые заболевания при инсулинорезистентности
Как известно, у людей, страдающих сахарным диабетом, риск ранней смерти повышается в несколько раз. По мнению врачей, инсулинорезистентность и гиперинсулинемия выступают основными серьезными факторами риска возникновения инсульта и инфаркта. При этом не важно, болеет ли пациент сахарным диабетом.
Повышенный инсулин негативно сказывается на состоянии кровеносных сосудов, приводя к их сужению и появлению атеросклеротических бляшек. В том числе гормон способствует разрастанию гладкомышечных клеток и фибробластов.
Таким образом, гиперинсулинемия становится одной из основных причин развития атеросклероза. Симптомы данного заболевания обнаруживаются задолго до развития сахарного диабета.
Можно выявить основную связь между превышенным количеством инсулина и развитием сердечно-сосудистых заболеваний. Дело в том, что инсулинорезистентность способствует:
- усилению абдоминального ожирения;
- ухудшению профиля холестерина крови, из-за чего на стенках кровеносных сосудов появляются холестериновые бляшки;
- повышению вероятности образования тромбов в кровеносных сосудах;
- утолщению стенки сонной артерии, что приводит к сужению просвета артерии.
Данные факторы могут встречаться как при сахарном диабете второго типа, так и при его отсутствии. По этой причине чем раньше пациент начнет лечение, тем больше вероятность того. что осложнения не появятся.
Если имеются признаки инсулинорезистентности, лечение проводят при помощи лечебной диеты, ограничивающей употребление в пищу углеводов. Это способствует контролю и восстановлению баланса при нарушении обмена веществ в организме. Такая диета вводится как при сахарном диабете, так и при его отсутствии. При этом подобное меню в ежедневном питании должно стать основным на протяжении всей жизни.
После того, как начинается лечение при помощи лечебной диеты, пациент начнет чувствовать улучшение самочувствия уже через три-четыре дня. В том числе через неделю нормализуются.
Спустя шесть-восемь недель при правильном питании анализы обычно сообщают о повышении хорошего и снижении плохого холестерина. В результате риск развития атеросклероза уменьшается.
Одним из факторов, приводящих к развитию сахарного диабета, сердечно-сосудистых заболеваний и образованию тромбов, является инсулинорезистентность. Определить её можно только с помощью анализов крови, которые приходится сдавать регулярно, а при подозрении на это заболевание необходимо постоянно наблюдаться у врача.
Понятие инсулинорезистентности и причины его развития
Это пониженная чувствительность клеток к действию гормона инсулина, вне зависимости от того, откуда он поступает - вырабатывается поджелудочной железой или вводится с помощью инъекций.
В крови выявляется повышенная концентрация инсулина, которая способствует развитию депрессий, хронической усталости, повышению аппетита, возникновению ожирения, сахарного диабета 2 типа, атеросклероза. Получается замкнутый круг, приводящий к ряду серьёзных заболеваний.
Причины развития заболевания:
- генетическая предрасположенность;
- нарушение гормонального фона;
- неправильное питание, употребление большого количества углеводной пищи;
- приём некоторых лекарственных препаратов.
На физиологическом уровне невосприимчивость к инсулину появляется в результате того, что организм подавляет продукцию глюкозы, стимулирует его захват периферическими тканями. У здоровых людей мышцы утилизируют 80% глюкозы, поэтому именно в результате некорректной работы мышечной ткани возникает инсулинорезистентность.
Исходя из следующей таблицы, можно узнать, кто находится в зоне риска:
Симптомы заболевания
Точно поставить диагноз может только специалист по результатам анализа и наблюдению состояния больного. Но есть ряд тревожных сигналов, которые подаёт организм. Ни в коем случае их нельзя игнорировать, и при первой возможности необходимо обратиться к врачу для выявления точного диагноза.
Итак, среди основных симптомов заболевания можно выделить:
- рассеянное внимание;
- частый метеоризм;
- сонливость после еды;
- перепады артериального давления, часто наблюдается гипертония (повышенное давление);
- ожирение в области талии - один из главных признаков инсулинорезистентности. Инсулин блокирует распад жировой ткани, поэтому похудеть на различных диетах при всём желание не получается;
- депрессивное состояние;
- усиленное чувство голода.
При сдаче анализов выявляют такие отклонения, как:
- белок в моче;
- повышенный показатель триглециридов;
- повышенный уровень глюкозы в крови;
- плохие анализы на холестерин.
При сдаче анализа на холестерин необходимо проверять не общий его анализ, а отдельно показатели «хорошего» и «плохого».
Низкий показатель «хорошего» холестерина может сигнализировать о повышенной устойчивости организма к инсулину.
Анализ на инсулинорезистентность
Сдача простого анализа не покажет точной картины, уровень инсулина - величина непостоянная и меняется в течение суток. Нормальным показателем считается количество гормона в крови от 3 до 28 мкЕД/мл , если анализ сдан натощак. При показателе выше нормы можно говорить о гиперинсулинизме, то есть повышенной концентрации гормона инсулина в крови, в результате чего снижается уровень сахара в крови.
Наиболее точным и надёжным является клэмп-тест или эугликемический гиперинсулинемический клэмп. Он не только даст количественную оценку в инсулинорезистентности, но и определит причину развития заболевания. Однако в клинической практике он практически не используется, так как трудоёмок и требует дополнительного оборудования и специально обученного персонала.
Индекс инсулинорезистентности (HOMA-IR)
Его показатель используют как дополнительную диагностику для выявления заболевания. Рассчитывается индекс после сдачи анализа венозной крови на уровень инсулина и сахара натощак.
При расчете используются два теста:
- индекс ИР (HOMA IR) - показатель в норме, если меньше 2,7;
- индекс инсулинорезистентности (CARO) - пребывает в норме, если ниже 0,33.
Расчет индексов производится по формулам:

При этом нужно учесть следующее:
- ИРИ - имунореактивный инсулин натощак;
- ГПН - глюкоза плазмы натощак.
При показателе выше нормы индексов говорят о повышении невосприимчивости организма к инсулину.
Для более точного результата анализа необходимо соблюдать несколько правил перед забором анализа:
- Прекратить приём пищи за 8–12 часов до исследования.
- Забор анализа рекомендуют проводить утром натощак.
- При приёме каких-либо препаратов необходимо сообщить врачу. Они могут сильно повлиять на общую картину анализов.
- За полчаса до сдачи крови нельзя курить. Желательно избегать физических и эмоциональных нагрузок.
Если после сдачи анализов показатели оказались выше нормы, это может указывать на протекании в организме таких заболеваний, как:
- сахарный диабет 2 типа;
- сердечно-сосудистые заболевания, например, ишемическая болезнь сердца;
- онкология;
- инфекционные болезни;
- гестационный диабет;
- ожирение;
- синдром поликистозных яичников;
- патология надпочечников и почечная недостаточность хронической формы;
- хронический вирусный гепатит;
- жировой гепатоз.
Можно ли вылечить инсулинорезистентность?
На сегодняшний день нет чёткой стратегии, которая позволяла бы вылечить это заболевание полностью. Но есть средства, которые помогают в борьбе с недугом. Это:
- Диета . Сокращают употребление углеводов, тем самым уменьшают выброс инсулина.
- Физические нагрузки . До 80% инсулиновых рецепторов находятся в мышцах. Работа мышц стимулирует работу рецепторов.
- Снижение веса . По данным учёных при потере весе на 7% значительно улучшается течение заболевание и даётся положительный прогноз.
Врач также может в индивидуальном порядке прописать пациенту фармацевтические препараты, которые помогут при борьбе с ожирением.
При повышенном показателе гормона в крови придерживаются диеты, которая направлена на помощь в стабилизации его уровня. Поскольку выработка инсулина - это ответный механизм организма на повышение сахара в крови, то нельзя допускать резких колебаний показателя глюкозы в крови.

Основные правила диеты
- Исключают из рациона все продукты с высоким гликемическим индексом (пшеничная мука, сахарный песок, выпечка , сладости и крахмалосодержащие продукты). Это легкоусвояемые углеводы, которые вызывают резкий скачок глюкозы.
- При выборе углеводных продуктов выбор останавливают на продуктах с низким гликемическим индексом. Они медленнее усваиваются организмом, а глюкоза поступает в кровь постепенно. И также предпочтение отдают продуктам, богатым клетчаткой.
- Вводят в меню продукты богатые полиненасыщенными жирами, сокращают мононенасыщенные жиры. Источником последних служат растительные масла - льняное , оливковое и авокадо. Примерное меню для диабетиков — .
- Вводят ограничения на употребление продуктов с высокой жирностью (свинина, баранина, сливки, сливочное масло).
- Чаще готовят рыбу - лосось, горбушу, сардины, форель, сёмгу. Рыба богата омега-3 жирными кислотами, которые улучшают чувствительность клеток к гормону.
- Нельзя допускать сильное чувство голода. В этом случае наблюдается низкий уровень сахара, приводящий к развитию гипогликемии .
- Есть надо маленькими порциями через каждые 2–3 часа.
- Соблюдают питьевой режим. Рекомендуемый объём воды 3 литра в день.
- Отказываются от вредных привычек - алкоголя и курения. Курение тормозит метаболические процессы в организме, а алкоголь обладает высоким гликемическим показателем (подробнее об алкоголе — диабетика.
Добавки
Дополнительно вводят минеральные добавки:
- Магний . Ученные провели исследования и выявили, что повышенный уровень гормона и глюкозы в крови у людей с низким содержанием этого элемента, поэтому недостаток нужно восполнить.
- Хром . Минерал стабилизирует уровень глюкозы в крови, помогает перерабатывать сахар и сжигать жир в организме.
- Альфа-липоевая кислота . Антиоксидант, который повышает чувствительность клеток к инсулину.
- Коэнзим Q10 . Сильный антиоксидант. Его необходимо употреблять с жирной пищей, так как он лучше усваивается. Помогает предотвращать окисление «плохого» холестерина и улучшает здоровье сердца.
Примерное меню при инсулинорезистентности
Можно выделить несколько вариантов меню при инсулинорезистентности. Например:
- Утро начинают с порции овсянки, творога с низкой жирностью и полстакана лесных ягод.
- Перекусывают цитрусовыми.
- Обед состоит из порции тушёного белого куриного мяса или жирной рыбы. На гарнир - небольшая тарелочка гречки или фасоли. Овощной салат из свежих овощей, сдобренный оливковым маслом, а также небольшое количество зелени шпината или салата.
- На полдник съедают одно яблоко.
- На вечернюю трапезу готовят порцию коричневого риса, небольшой кусок тушёной курицы или рыбы, свежие овощи, политые маслом.
- Перед сном перекусывают горсткой грецких орехов или миндаля.

Или другой вариант меню:
- На завтрак готовят молочную несладкую гречневую кашу с небольшим кусочком сливочного масла, чай без сахара, сухарики.
- На ланч - запечённые яблоки.
- На обед варят любой овощной суп или суп на слабом мясном бульоне, котлеты на пару, на гарнир - тушеные или запечённые овощи, компот из сухих фруктов.
- На полдник достаточно выпить стакан кефира, ряженки с диетическим печеньем .
- На ужин – коричневый рис с тушёной рыбой, овощной салат.

Не забывайте о списке продуктов, которые нельзя диабетикам . Их не в коем случае нельзя употреблять!
Инсулинорезистентность и беременность
Если беременной женщине ставят диагноз инсулинорезистентности, необходимо выполнять все рекомендации врача и бороться с лишним весом, следя за питанием и ведя активный образ жизни. Необходимо полностью отказаться от углеводов, употреблять преимущественно белки, больше гулять и заниматься аэробными тренировками.
При отсутствии надлежащего лечения инсулинорезистентность может вызвать сердечно-сосудистые патологии и диабет второго типа у будущей мамы.
Видео-рецепт овощного супа «Минестроне»
В следующем видео можно ознакомиться с простым рецептом овощного супа, который можно включать в меню при инсулинорезистентности:
Если строго придерживаться диеты, вести активный образ жизни, вес плавно начнёт снижаться, а количество инсулина стабилизируется. Диета формирует здоровые пищевые привычки, следовательно, уменьшается риск развития опасных болезней для человека - сахарного диабета, атеросклероза, гипертонии и сердечно-сосудистых заболеваний (инсульта, инфаркта) и в целом улучшается общее состояние организма.
Про инсулинорезистентность и ее характерные признаки на сайт обсуждалось многократно. А про то, какой должна быть , информации не было.Так, из данного материала вы узнаете:
- как узнать про инсулинорезистентность;
- почему инсулинорезистентность нужно ликвидировать;
- какие заболевания имеют связь с этой патологией;
- про изменения тканей и органов при возникновении резистентности к инсулину;
- о принципах питания и диете при инсулинорезистентности.
Как узнать про наличие инсулинорезистентности?
Очень часто пациенты спрашивают: "а откуда узнать, что у меня инсулинорезистеность?". Чтобы ответить на этот вопрос, необходимо обратиться к помощи математики. Иными словами, нужно использовать простую формулу, характеризующую индекс НОМА.
Итак, для оценки наличия инсулинорезистентности проводится исследование уровня инсулина и глюкозы натощак (обязательное условие: ночное голодание не менее 8 часов). По полученным результатам проводится вычисление расчетного индекса НОМА-IR:

Если уровень тощакового инсулина или глюкозы высок, соответственно, повышается и индекс НОМА. К примеру, если уровень гликемии натощак составляет 7,2 ммоль/л, а инсулина - 18 мкЕд/мл, индекс НОМА будет равен 5,76. Нормой для данного индекса считается показатель ниже 2,7.
Кроме этого, понижение тканевой чувствительности к инсулину можно оценить по индексу Caro:
Caro = глюкоза в сыворотке/инсулин в сыворотке.
Результат ниже 0,33 сообщает о наличии резистентности.
Почему нужно бороться с инсулинорезистентностью?
На сегодняшний день снижение чувствительности тканей к одному из важнейших гормонов эндокринного аппарата - инсулину, встречается довольно у большого числа людей, которые, кстати сказать, могут об этом даже не подозревать. Но тем не менее длительное "существование" инсулинорезистентности чревато развитием опаснейших заболеваний, в числе которых атеросклероз, сахарный диабет и т. д.
Попробуем объяснить коротко: организм человека, пытаясь помочь преодолеть имеющуюся нечувствительность окружающих тканей к инсулину и повысить степень поглощения глюкозы клетками, компенсаторно увеличивает синтез гормона островковыми клетками железы. В его целях устранение дефицита действия инсулина, в действительности же ситуация еще больше усложняется...
Естественно, возникающая на фоне подключенных компенсаторных механизмов гиперинсулинемия (высокий уровень этого гормона в крови) не может побороть инсулинорезистентность. В итоге у большинства пациентов с пониженной чувствительностью к действию инсулина отмечается гиперинсулинемия.
А если такой пациент еще и болеет диабетом, организм практически работает "на износ", и не удивительно, что уже через короткий промежуток времени появляются проблемы с определенными органами и системами.
Болезни, связанные с резистентностью к инсулину
Ниже мы перечислим болезни и состояния, которые так или иначе связаны с данной патологией, и сопровождают ее наиболее часто:
- ишемическая болезнь;
- ожирение;
- гипертоническая болезнь;
- гиперпролактинемический гипогонадизм;
- хронические очаги воспаления;
- болезнь Альцгеймера;
- эректильная дисфункция;
- атеросклероз;
- нарушение роста;
- жировая дистрофия печени;
- старение;
- хронический стресс.
Воздействие инсулинорезистентности на органы
К сожалению, сниженная чувствительность к инсулину очень часто становится причиной развития артериальной гипертензии. Данный факт был доказан учеными относительно недавно. Если же к этому процессу еще и добавляется сахарный диабет и ретинопатия, то ситуация еще более усугубляется.
Повышение в сыворотке крови инсулина способствует активизации процесса трансформации в жиры глюкозы. Следствием этого процесса становится появление избыточного веса или даже ожирения.
Известно, что одной из основных функций инсулина является усиление утилизации мышцами глюкозы, что обеспечивает их нормальную жизнедеятельность. При инсулинорезистентности происходит нарушение данного процесса, что проявляется снижением работоспособности, функционирования и выносливости мышечной ткани.
Под действием инсулина происходит уменьшение синтеза печеночной тканью глюкозы, что сопровождается понижением чрезмерно высокого уровня глюкозы в крови. При возникновении резистентности данный процесс также нарушается.
Глюкоза является главным топливом организма, и в особенности мозговой ткани. Составляя всего 6% от общего веса, головной мозг способен утилизировать до 20% циркулирующей в крови глюкозы. Инсулин принимает участие к процессах контроля над метаболизмом глюкозы в мозговой ткани. Известно, что при инсулинорезистентности возникают нейродегенеративные процессы, к примеру болезнь Альцгеймера.
Как показали результаты проведенных исследований, имеется высокий уровень взаимосвязи между развитием сердечной недостаточности и гиперинсулинемией.
Диета при инсулинорезистентности
А теперь пришло время поговорить "о самом главном". Давайте вместе разбираться, какие продукты разрешены, а какие - нет при наличии инсулинорезистентности...
Это необходимо для того, чтобы облегчить для своего организма процесс переработки углеводов, которые мы по любому употребляем, ведь они просто необходимы для нормальной жизнедеятельности! Согласно фактам, абсолютное исключение из питания углеводистой пищи может привести к развитию дисбактериоза кишечника и кетоза.
Основным принципом диеты при инсулинорезистентности является полное исключение из питания белой муки, сахара и крахмала. Важно ограничить употребление легкоусвояемых углеводов (джемы, варенье, сахар-рафинад, конфеты, фруктовые соки и т. д.). Диета должна быть богата ненасыщенными жирами и клетчаткой.
Первые две недели нахождения на диете необходимо полностью исключить из питания некоторые продукты для того, чтобы несколько успокоить работающую в усиленном темпе поджелудочную железу.
Итак, список разрешенных продуктов на данный период: капуста (любая разновидность), креветки, грибы, йогурт, сыры, яйца, рыба, уксус, все зеленые овощи, спаржевая и зеленая фасоль, помидоры, листовой салат, авокадо, артишок, чечевица, чеснок, оливки, ростки люцерны, редиска, топинамбур, ревень без сахара, кабачки, лук-шалот, проросшие ржаные зерна, болгарский перец, зеленый горошек, авокадо, голубика, лимон, бузина, малина, папайя, нектарин, облепиха, зеленая груша, кокос, клюква, красная смородина, мушмула, айва, фисташки, бразильский орех, кедровые орешки, миндаль, арахис, тыквенные семечки, лесной орех, арахисовое масло. кешью. Из напитков можно употреблять кофе без сахара, чай, воду, сок из квашеной капусты.
Нежелательно употреблять: грейпфрут, гранат, манго, персик (кроме нектарина), черную смородину, сливы, шелковицу, киви, крыжовник, свежий инжир, курагу, зеленые яблоки, клубнику, ацеролу, изюм, апельсины, мандарины, абрикосы, ананас, печень, молоко, устрицы, белую фасоль, молодой картофель, морковь, кукурузу, одуванчик, кускус, каштаны, репчатый лук, пастернак, свеклу, фруктовый хлеб, ржаной хлеб, макароны, хлеб из цельного зерна, черный горький шоколад, каши (любые). Из напитков нежелательны какао и различные компоты.
ЗАПОМНИТЕ!
Если уж вы решили употребить свеклу, репчатый лук или морковь на данном этапе, то обязательно обработайте их термическим путем.
Продукты, которые нельзя употреблять при соблюдении диеты при инсулинорезистентности: лаваш, пшено, перловка, чипсы, белый хлеб, крахмал, сахар, ячмень, кукурузные хлопья, ячменный хлеб, черешня, банан, тапиока, кокосовое масло, консервированные ягоды и фрукты, карамель, варенье, халва, печенье, леденцы, конфеты, мед, кетчуп, пудинги, панировочные котлеты, рыбные палочки. из напитков нельзя употреблять кока-колу, кофе со сгущенкой, глинтвейн, шерри-бренди, шампанское, сладкие вина и ликеры, пиво, нектары и соки.
Некоторые врачи назначают своим пациентам таблетки метформина при обнаружении инсулинорезистентности. Данную терапию можно проводить наравне с указанной диетой.
Оставь комментарий, и получи ПОДАРОК!
При нарушении глюкозного метаболизма в организме развивается так называемая инсулинорезистентность: что это такое и по какой причине развивается такая патология? Первым делом нужно указать на то, что подобная патология чаще всего возникает именно у больных сахарным диабетом, да еще с избыточным весом (жировая клетчатка в области живота и вызывает подобные симптомы). Однако это не единственная причина, поэтому без комплексного обследования не обойтись.
Что такое инсулинорезистентность?
Как известно, переработка сахара в крови начинается после того, как гормон, реагирующий инсулин, подает в головной мозг команду о том, что нужно начинать переработку сахара в глюкозу для ее транспортировки к клеткам (те, в свою очередь, усваивают ее в качестве энергии). Однако если сигнал к головному мозгу не поступает, то нарушается тот самый глюкозный метаболизм, после чего весь организм перестает нормально функционировать. Удивительно то, что такой сбой изначально может протекать вообще без симптомов, однако после всего этого может развиваться диабет второго типа.
Симптоматически резистентность к инсулину может быть схожей с банальным превышением допустимого уровня сахара в крови. Однако нужно понимать, что такое нарушение связано с тем, что организм попросту перестает перерабатывать глюкозу и усваивать ее. Первый симптом - это резкое ухудшение физической активности пациента, после чего у того может развиваться комплексное нарушение метаболизма (неправильное усвоение глюкозы обязательно влияет и на процесс переработки "тяжелых" жиров).
Резистентность к инсулину будет самой опасной в том случае, если это совмещается со слишком высоким кровяным давлением. Нужно понимать, что это сопроводительный симптом, то есть он возникнет обязательно при отсутствии должного лечения. Другой вопрос - когда.

Причины развития резистентности к инсулину
В большинстве случаев инсулинорезистентность является наследственным фактором, гораздо реже - полученным в течение жизни (при многочисленных нарушениях метаболических процессов). То есть если ваши близкие родственники имели подобное нарушение, то с вероятностью в 40% это возникнет и у вас.
К остальным факторам риска относят тех пациентов, которые:
- злоупотребляют алкоголем;
- имеют слишком большое количество чрезмерного веса (именно в области живота);
- не следят за нормальным лечением при наличии диабета;
- малоподвижны (имеют профессию, по большей части связанную с умственной деятельностью).
Вместе с тем врачи утверждают, что инсулинорезистентность может развиваться у больных с проблемами в работе сердечно-сосудистой системы, в частности множественным появлением тромбов в сосудах. Все это прямо или косвенно действует угнетающе на работу печени, которая перестает нормально понижать уровень глюкозы.


Последствия нарушения глюкозного метаболизма
В большинстве случаев инсулинорезистентность приводит к нарушению работы сердечной и репродуктивной систем. В последнее время врачи указывают на то, что такое заболевание может привести к развитию болезни Альцгеймера, склерокистоза яичников, импотенции (соответственно у женщин и мужчин).
К тому же изначально, когда организм самостоятельно пытается возобновлять подачу сигналов (вырабатывая значительно большее количество инсулина), болезнь никоим образом не проявляет себя. Однако спустя некоторое время, когда щитовидная железа уже не сможет справляться с выработкой достаточного количества гормонов, происходит массовый метаболический сбой. И, как правило, только тогда врачи находят все признаки сахарного диабета.

Диагностика
Считается, что индекс инсулинорезистентности и, соответственно, наличие метаболического сбоя правильнее всего устанавливать при помощи так называемого клэмп-теста (результат - это так называемый индекс НОМА). Для получения данных также нужно учитывать уровень сахара и инсулина в крови, поэтому врач обязательно назначит сдачу анализа натощак (непосредственно перед определением индекса).
На начальной стадии индекс НОМА может быть нормальным, однако вместе с этим анализ указывает на незначительно повышенный уровень сахара в крови и слишком высокий уровень инсулина. Все это косвенно указывает на то, что организмом неправильно усваивается глюкоза, соответственно, энергия практически не вырабатывается, а питательные компоненты так и остаются в крови, вызывая избыток.
При подозрении на инсулинорезистентность анализ на индекс НОМА проводится 3 дня подряд (и всегда только натощак). Уже после этого будет назначено лечение исходя из полученных данных. Главным основанием для выбора метода лечения является причина, по которой произошел сбой.
![]()
Симптоматика
Первичные симптомы инсулинорезистентности включают в себя психическое и физическое переутомление, которое сопровождается чрезмерно возбужденным поведением. То есть, несмотря на свою усталость, пациент не может длительное время нормально уснуть. Проведенный анализ при этом не покажет никаких сбоев, кроме в крови. Однако даже увеличенная его доза не вызовет начала процесса переработки сахара. Причины этого описаны выше - организм неправильно реагирует на наличие инсулина.
Вместе с психической раздражительностью пациент резко начинает набирать в весе (именно жировую массу), у него нарушается нормальная работа органов желудочно-кишечного тракта (часто бывает вздутие). Все эти симптомы указывают именно на метаболический сбой, который приводит к быстрой потере аппетита, проблемам со сном (он либо слишком короткий, либо вовсе отсутствует в течение нескольких дней, после чего больной просто "отключается").
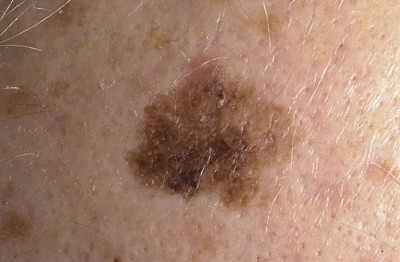
Еще резистентность может проявляться как черный акантоз, при котором на локтях, коленях, лодыжках появляются черные пигментные пятна (иногда и на затылке). Это говорит о том, что у больного развивается именно хроническая форма инсулинорезистентности, при которой малозаметные симптомы возникают в течение продолжительного времени (2 и более года). Заканчивается это диагностированием , а при отсутствии лечения - летальным исходом.
Лечение и диета
Диета и достаточная подвижность пациента - самые эффективные методы борьбы с инсулинорезистентностью. Однако нужно понимать, что действуют они только в качестве профилактики. Если же диагноз уже поставлен, то процесс восстановления займет слишком большое количество времени (несколько лет в лучшем случае).
Основная диета включает в себя замещение простых углеводов (сахар и белая мука) комплексными в виде цельнозерновых продуктов, фруктов. Это нужно для того, чтобы увеличение количества сахара в крови происходило постепенно. Вместе с этим у пациента обязательно контролируется инсулин, при необходимости замещается синтетическими аналогами, на которые есть естественная реакция. То есть первым делом организм приводится в норму.
Если визуальные симптомы инсулинорезистентности еще незаметны (бледная кожа, черные пигментные пятна), то существует высокая вероятность того, что только диета позволит избавиться от заболевания. Но придется полностью отказаться от фастфуда, при необходимости сбросить лишний вес (и чем быстрее, тем лучше).

Также врачи утверждают, что добавление в меню минеральных компонентов позволяет повысить чувствительность минеральных волокон к глюкозе, соответственно, ускорить переработку глюкозы (по крайней мере ее верхний предел, из-за которого развивается так называемая гипергликемия).
Вместе со всем этим придется полностью отказаться от своих вредных привычек, в частности курения (оно подавляет скорость метаболизма всех углеводных соединений). Употребление алкоголя тоже не рекомендуется, так как он подавляет скорость утилизации глюкозных соединений.
Кстати, опираясь на определение инсулинорезистентности, можно также упомянуть, что инсулин принимает участие в переработке не только сахарозы, но и некоторых других жировых соединений (в частности бета-каротина). Поэтому, отвечая на вопрос, чем опасна инсулинорезистентность, что это такое, обязательно упоминают, что основа причины лежит именно в патологической деятельности щитовидной железы, из-за чего организм уже не может нормально усваивать питательные вещества (несмотря на то что каловые массы в достаточном количестве выделяются).
На усмотрение врача в ежедневное меню больного могут включаться различные пищевые добавки и биологически активные компоненты (если проведенный анализ указывает на нехватку питательных элементов).
И все это дополняется приемом Метформина - одного из ключевых препаратов, который используется при (снижает количество и гормона, и сахара в крови, одновременно являясь комплексным медикаментом).
Вместе с тем он способствует резкому снижению веса пациента.
И нужно понимать, что так называемая фруктовая диета в данном случае не поможет, так как и это будет приводить к накоплению инсулина в крови. Реакция клеток на него никоим образом не проявляется, а вот количество сахара уменьшаться не будет.
Кстати, черничная диета тоже снижает количество перерабатываемой жировой клетчатки. Вес пациента при этом резко снижается, как и риск образования акантоза.
Заключение
Инсулинорезистентность - это такое нарушение в работе организма, при котором клетки не реагируют на повышение количества инсулина в крови (при этом должен начинаться процесс естественной переработки глюкозы и ее усваивание в качестве чистой энергии). Единственно правильный способ поставить точный диагноз - это так называемый анализ на индекс НОМА в комплексе с исследованием состава крови (в ней будет увеличено количество сахара и очень много инсулина). Первичный симптом - общая ослабленность.
А вот медикаментозное лечение не всегда является эффективным. В большинстве случаев удается его избежать, но вместо этого назначается прием различных биологических добавок. И еще нужно учитывать, что инсулинорезистентность часто становится причиной бесплодия у девушек и импотенции у мужчин, так как кардинально влияет на гормональную систему в целом.
И немного о секретах...
Если вы когда-нибудь пытались вылечить САХАРНЫЙ ДИАБЕТ, то наверняка столкнулись со следующими трудностями:
- медикаментозное лечение, назначаемое врачами, решая одну проблему создает другие;
- препараты заместительной терапии, попадающие в организм извне помогают только на время приема;
- регулярные инъекции инсулина не всегда удобно делать и сами по себе они малоприятны;
- жесткие ограничения, которые задает лечение диабета портят настроение и не дают наслаждаться жинью
- БЫСТРЫЙ НАБОР ВЕСА и проблемы связанные с ожирением;
А теперь ответьте на вопрос: Вас это устраивает? Разве в таком сложном механизме, как ваше тело не предусмотрены механизмы самоисцеления? А сколько денег вы уже "слили" на неэффективное лечение? Правильно - пора с этим кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивный метод Елены Малышевой , в котором она раскрыла простой секрет борьбы с диабетом. Вот её метод...



















