Сахарный диабет у детей. Симптомы сахарного диабета у ребенка. Диабет у грудных детей. Причины развития, осложнения и лечение сахарного диабета у детей. Обучение больных сахарным диабетом. Синдром диабетической стопы
заболевание обмена веществ различной этиологии, которое характеризуется хронической гипергликемией, возникающей в результате нарушения секреции или действия инсулина либо обоих факторов одновременно
Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
1. Сахарный диабет типа 1 (деструкция В-клеток, обычно приводящая к абсолютной инсулиновой недостаточности)
Сообщалось также, что дети из малообеспеченных семей с меньшим благосостоянием чаще страдают диабетом типа 2, чем с более высоким социально-экономическим статусом. Факторы, способствующие развитию диабета типа 2 у детей, включают слишком низкий или слишком высокий вес при рождении относительно продолжительности беременности.
Они основаны на измерении гликемии и возможном присутствии характерных клинических симптомов и не зависят от типа заболевания. Следует рассмотреть подробный клинический осмотр и дополнительные лабораторные исследования. Следует также учитывать дифференциальный диагноз, включая диабет 1 типа, моногенный диабет, вторичный диабет и другие заболевания или лекарства, вводимые пациентом. Иногда, однако, клиническая картина и результаты исследования могут вызывать сомнения в четком диагнозе. Это связано с перекрытием этиопатогенных нарушений, характерных для двух типов диабета.
Аутоиммунный
Идиопатический
2. Сахарный диабет типа 2 (от преимущественной резистентности к инсулину с относительной инсулиновой недостаточностью до преимущественного секреторного дефекта с инсулиновой резистентностью или без нее).
3. Другие специфические типы диабета
Генетические дефекты в-клеточной функции
По этой причине «двойной диабет» все чаще признается. У детей с диабетом типа 2 обычно нет клинических признаков сахарного диабета. В большинстве случаев он распознается случайно или во время скрининга. По данным Американской ассоциации диабета, скрининг требуется у пациентов с избыточным весом или с ожирением, имеющих по меньшей мере два фактора риска.
Наибольшая заболеваемость диабетом 2 типа у населения развивающегося возраста отмечается во втором десятилетии жизни в период полового созревания, когда физиологически наиболее чувствительна чувствительность к инсулину. Пациенты обычно имеют другие расстройства, связанные с резистентностью к инсулину: гипертония, дислипидемия, темный кератоконус, безалкогольная жирная печень и у некоторых пациентов синдром поликистозных яичников. Небольшой процент детей с диабетом типа 2 страдает кетоацидозом. Его появление обычно связано с сосуществованием инфекции или другого недуга, которые нарушают чувствительность к инсулину.
Генетические дефекты в действии инсулина
Болезни экзокринной части поджелудочной железы
Эндокринопатии
Диабет, индуцированный лекарствами или химикалиями
Инфекция
Необычные формы иммуноопосредованного диабета
Другие генетические синдромы, иногда сочетающиеся с диабетом.
Гестационный сахарный диабет
У всех пациентов необходимо обеспечить правильное питание и физическую активность. Медикаментом выбора является метформин. У пациентов со значительно повышенными симптомами, высокой гипергликемией и сопровождающим кетоацидозом лечение начинается с терапии инсулином. Однако после улучшения состояния ребенка и метаболического контроля диабета следует попытаться прекратить инсулин. Также может быть, что некоторые пациенты, которые не получают хороший метаболический контроль заболевания с метформином, должны включать базальный инсулин.
СД типа 1 наиболее часто встречается у детей и лиц молодого возраста, хотя может манифестировать в любом возрасте. Сахарный диабет 2 типа среди взрослых является доминирующим, в детском возрасте встречается крайне редко. Однако в некоторых странах СД 2 типа встречается чаще и ассоциирует с увеличивающейся распространенностью ожирения. У японских детей, коренных американцев и канадцев, мексиканцев, африканских американцев и в некоторых других популяциях СД 2 типа встречается чаще, чем СД 1 типа.
Также помните, что через некоторое время некоторые пациенты могут потребовать классической интенсивной терапии инсулином. Дети с диабетом типа 2 подвергаются риску как микро, так и макрососудистых осложнений. По этой причине необходимо провести диагностику для их раннего обнаружения.
Мониторинг липидов должен контролироваться, а значения артериального давления регулярно контролируются и их лечение надлежащим образом обрабатывается. Введение: Сахарный диабет является фактором риска снижения костной массы. Несколько костных метаболических путей, по-видимому, нарушаются у пациентов с сахарным диабетом 1-го типа, что приводит к наблюдаемой уменьшенной плотности костного минерала.
Диабет 2 типа в детском возрасте чаще протекает бессимптомно или с минимальной клинической симптоматикой. В то же время при инфекционных заболеваниях или сильных стрессах может иногда развиться кетоацидоз. В развитии заболевания в детском возрасте основное значение придается генетическому фактору.
СД 1 типа
— аутоиммунное заболевание с начледственной предрасположенностью + внешние стимулы для реализации (вирусы, стресс, химические вещества, ЛС).
Этиология и патогенез сахарного диабета 1 типа;
СД 1 типа — заболевание, характеризующееся деструкцией B-клеток поджелудочной железы, которая всегда приводит к абсолютному дефициту инсулина и склонности к развитию кетоацидоза. Роль генетической предрасположенности в патогенезе СД 1 типа до конца не ясна. Так, если отец болен СД 1 типа, риск его развития у ребенка составляет 5%, при болезни матери — 2,5%, обоих родителей — около 20%, если один из однояйцевых близнецов болен I типом, то второй заболевает в 40-50% случаев.
В том случае, когда уменьшение количества В-клеток обусловлено иммунным или аутоиммунным процессом, СД считается иммунноопосредованным или аутоиммунным. Генетическая предрасположенность, также как и негенетические факторы (белок коровьего молока, токсические вещества и др.) способствуют изменению антигенной структуры мембраны b-клеток, нарушению презентации антигеновB-клеток с последующим запуском аутоиммунной агрессии. Указанная аутоиммунная реакция проявляется в воспалительной инфильтрации панкреатических островков иммунокомпетентными клетками с развитием инсулита, что в свою очередь приводит к прогрессирующей деструкции измененныхB-клеток. Гибель примерно 75% последних сопровождаетсяснижением толерантности к глюкозе , в то время как разрушение 80-90% функционирующих клеток обусловливает клиническую манифестацию СД 1 типа.
В тех случаях, когда отсутствует ассоциация с определенными генами и отсутствуют данные о наличии аутоиммунного процесса в В-клетках, однако прослеживается деструкция и уменьшение числа в-клеток, то говорят об идиопатическом СД 1 типа.
Абсолютная инсулиновая недостаточность при СД 1 типа приводит к прогрессирующему снижению массы тела и появлению кетоацидоза. Развитие последнего обусловлено усилением липолиза в жировой ткани и подавлением липогенеза в печени вследствие дефицита инсулина и повышенного синтеза контринсулярных гормонов (глюкагона, кортизола, катехоламинов, АКТГ, гормона роста). Повышенное образование свободных жирных кислот при этом сопровождается активацией кетогенеза и накоплением кислых кетоновых тел (В-оксибутирата, ацетоацетата и ацетона).
После клинической манифестации СД 1 типа и компенсации гормонально-метаболических нарушений введением инсулина, потребность в последнем на протяжении определенного времени может быть небольшой. Этот период обусловлен остаточной секрецией инсулина, однако в дальнейшем эта секреция истощается и потребность в инсулине нарастает.
Клиническая картина, ее особенности в детском возрасте.
У детей старшего возраста дианоз сахарного диабета не представляет трудностей при наличии манифестных симптомов. Основными симптомами являются:
- полиурия;
- полидипсия;
- полифагия (повышенный аппетит);
- потеря массы тела;
- энурез (недержание мочи, чаще ночное).
Степень выраженности полиурии может быть различной. Количество выделенной мочи может достигать 5-6 л. Моча, обычно бесцветная, имеет высокий удельный вес за счет выделяющегося сахара. В дневное время этот симптом, особенно у детей старшего возраста, не привлекает внимания взрослых, в то время как ночная полиурия и недержание мочи являются более манифестным признаком. Энурез сопутствует тяжелой полиурии и часто является первым симптомом диабета. Полиурия является компенсаторным процессом, т.к. способствует снижению гипергликемии и гиперосмолярности в организме. Одновременно с мочой выводятся кетоновые тела.Полидипсия возникает вследствие резкого обезвоживания организма, как правило, родители раньше всего обращают внимание на жажду в ночные часы. Сухость во рту заставляет ребёнка в течение ночи несколько раз просыпаться и пить воду. Здоровые дети, имеющие привычку пить воду в течение дня, ночью, как правило, не пьют.
Полифагия (постоянное чувство голода), развивающаяся вследствие нарушения утилизации глюкозы и потери ее с мочой, не всегда рассматривается как патологический симптом и не фиксируется в числе жалоб, нередко поощряется родителями. Потеря массы тела - патогномоничный признак, особенно характерный к моменту клинического проявления сахарного диабета у детей.
Нередко сахарный диабет дебютирует у детей с псевдоабдоминального синдрома. Боли в животе, тошнота, рвота, возникающие при быстро развивающемся кетоацидозе, расцениваются как симптомы хирургической патологии. Часто такие дети в связи с подозрением на острый живот ошибочно подвергаются лапаротомии.
При объективном обследовании в дебюте сахарного диабета почти постоянным симптомом является сухость кожных покровов и слизистых. На волосистой части головы может появиться сухая себорея, а на ладонях и подошвах — шелушение. Слизистая полости рта, губы обычно ярко красного цвета, сухие, в углах рта — раздражение, заеды. На слизистой ротовой полости могут развиваться молочница, стоматит. Тургор кожи, как правило, снижен. У маленьких детей в подмышечной области кожа свисает складками.
Увеличение печени у детей отмечается довольно часто и зависит от степени нарушения метаболизма и сопутствующей диабету патологии (гепатит, холецистит, дискинезия желчевыводящих путей). Гепатомегалия при сахарном диабете обычно связана с жировой инфильтрацией вследствие инсулиновой недостаточности. Назначение инсулина приводит к уменьшению размеров печени.
Дебют диабета в пубертатном периоде у девочек может сопровождаться нарушением менструального цикла. Среди основных нарушений менструального цикла олиго- и аменорея встречаются в 3 раза чаще, чем в популяции. Отмечается тенденцию к задержке наступления менархе на 0,8-2 года.
Клиническая картина сахарного диабета у детей младшего возраста
Более острое начало с небольшим продромальным периодом нередко с явлениями кетоза наблюдается у детей грудного возраста. Диагностировать заболевание бывает достаточно трудно, поскольку жажда, полиурия могут быть просмотрены. В таких случаях диабет диагностируется в состоянии прекомы и комы.
Принято выделять два клинических варианта дебюта сахарного диабета у детей грудного возраста: внезапное развитие по типу токсико-септического состояния (резкое обезвоживание, рвота, интоксикация быстро приводят к развитию диабетической комы) и постепенное ухудшение тяжести состояния, прогрессирование дистрофии, несмотря на хороший аппетит. Родители обращают внимание на как бы накрахмаленные пеленки после высыхания мочи или липкие пятна на полу после попадания мочи.
Сахарный диабет у детей первых 5 лет жизни также характеризуется более острой и тяжелой манифестацией по сравнению с больными старшего возраста. У детей до 5 лет клиническая манифестация диабета чаще протекает с кетоацидозом и отмечается большей потребностью в инсулине в начале лечения.
У таких детей часто выявляется синдром нарушенного всасывания (мальабсорбции). Клиническими проявлениями синдрома мальабсорбции у детей с диабетом являются увеличение размеров живота, метеоризм, развитие гипотрофии и задержки роста, полифагия.
Манифестным симптомам сахарного диабета могут предшествовать упорный фурункулез, ячмени, кожные заболевания. У девочек возможны жалобы на зуд в области наружных гениталий и в других частях тела, что заставляет родителей обследовать их у гинеколога. Возможно появление спонтанных гипогликемии за несколько лет до манифестации диабета. В связи с гипогликемией у ребенка появляется повышенное желание употреблять большое количество сладких блюд. Эти гипогликемические симптомы, вероятно, отражают дисфункцию в-клеток поджелудочной железы в период доклинической стадии сахарного диабета. Через 1-6 мес. у большинства детей появляются классические симптомы заболевания.
Течение сахарного диабета у детей условно можно разделить на 5 этапов:
1 начальный этап или дебют сахарного диабета
2 ремиссия после начального периода
3 прогрессирование диабета
нестабильный этап препубертатного периода
стабильный период, наблюдающийся после периода полового созревания.
Ремиссия после начального этапа наблюдается не у всех детей. Этот период называется также «медовый месяц». Он характеризуется улучшением самочувствия и достаточной для компенсанции углеводного обмена секрецией эндогенного инсулина. В это время для достижения оптимального метаболического контроля детям требуется инсулина менее 0,5 ед/кг массы тела в сутки. У некоторых детей (что бывает редко) потребность в инсулине исчезает полностью. Длительность ремиссии колеблется от нескольких недель до нескольких месяцев.
Лабильное течение диабета отмечается и у детей в препубертатный и пубертатный период. Оно обусловлено нестабильностью нейрогуморальной регуляции, напряженностью обменных процессов в связи с интенсивным ростом и развитием. На всех стадиях пубертата ярче выражена инсулинорезистентность. Необходимость в регулярном питании, постоянном контроле за гликемией, страх перед гипогликемическими состояниями, неумение некоторых родителей обеспечить для подростка необходимую социально-психологическую адаптацию усиливают ощущение своей неполноценности в сравнении со сверстниками. Указанные факторы также оказывают влияние на метаболический контроль.
Лабораторная диагностика
Гипергликемия — главный признак СД 1 типа у детей.
- Измерение глюкозы натощак (трехкратно).
Нормальное содержание глюкозы в плазме крови натощак состовляет до 6,1 ммоль/л.
Если от 6,1 до 7,0 ммоль/л – нарушенная гликемия натощак.
Более 7 ммоль/л – сахарный диабет. - Глюкозотолерантный тест. Он проводится только при сомнительных результатах, то есть если глюкоза от 6,1 до 7,0 ммоль/л.
За 14 часов до исследования назначается голод, затем берут кровь – устанавливают исходный уровень глюкозы, потом дают выпить 75гр глюкозы, растворенной в 250 мл воды. Через 2 часа берут кровь и смотрят:
- если менее 7,8 то нормальная толерантность глюкозы.
- если от 7,8-11,1 то нарушенная толерантность к глюкозе.
- если более 11,1 то СД. - Определение С-пептида, это необходимо для диф.диагноза. Если СД 1 типа то уровень С-пептида должен быть ближе к 0 (от 0-2), если свыше 2 то СД 2 типа.
- Исследование гликозилированного гемоглобина (показатель углеводного обмена за последние 3 месяца). Норма менее 6,5% до 45 лет. После 45 лет до 65 - 7,0%. После 65 лет – 7,5-8.0%.
- Определение глюкозы в моче.
- Ацетон в моче, проба Ланге.
- ОАК,ОАМ, БХ, гликемический профиль.
Лечение сахарного диабета 1 типа
Лечение больных СД 1 типа включает:
- обучение больных;
- проведение самоконтроля;
- инсулинотерапию;
- диетотерапию;
- дозированные физические нагрузки;
- профилактику и лечение осложнений.
ОБУЧЕНИЕ БОЛЬНЫХ САХАРНЫМ ДИАБЕТОМ
Ведущая цель обучения при СД — научить пациента управлять лечением своего заболевания. При этом ставятся задачи: создание мотивации к овладению пациентом методами управления СД, информирование пациента о заболевании и способах предотвращения его осложнений, обучение методам самоконтроля.
Основные формы обучения: индивидуальная (беседа с больным) и групповая (обучение пациентов в специальных школах для больных СД в условиях стационара или амбулаторно). Последняя наиболее эффективна в отношении достижения поставленной цели. Обучение проводится по специальным структурированным программам, дифференцированным в зависимости от типа СД, возраста больных (например, школа для детей, больных СД 1 типа и для их родителей), вида применяемого лечения (диетотерапия, пероральные сахароснижающие препараты или инсулинотерапия при СД 2 типа) и наличия осложнений.
Самоконтроль
Это учет больными СД, прошедшими обучение, субъективных ощущений, уровня гликемии, глюкозурии, других показателей, а также режима питания и физических нагрузок с целью принятия самостоятельных решений для предотвращения острых и хронических осложнений СД. Самоконтроль включает в себя:
1.Контроль и оценка сахара крови до еды и перед каждой инъекцией инсулина ежедневно при проведении интенсивной инсулинотерапии. Наиболее эффективно СК осуществляется с помощью глюкометра — портативной тест-системы, предназначенной для экспресс-анализа уровня гликемии.
2.Расчет дозы инсулина по количеству ХЕ принимаемой пищи, ежедневных энерготрат и уровню гликемии.
3.Контроль за массой тела (взвешивание 2-4 раза в месяц).
4.При уровне глюкемии более 13 ммоль/л исследование мочи на ацетон.
5.Ведение дневника больного СД.
6.Осмотр стоп и уход за ногами.
Проведение этих мероприятий по СК позволяет в конечном итоге улучшить здоровье пациентов, повысить качество их жизни и ограничить затраты на лечение. Следует отметить, что в настоящее время обучение пациентов должно выполнять роль базиса для их грамотного лечения.
Инсулинотерапия сахарного диабета 1 типа
Инсулинотерапия до настоящего времени остается единственным эффективным средством лечения СД 1 типа.
Классификация препаратов инсулина
1. По длительности действия:
✧ ультракороткого действия – Хумалог, Новорапид (начало действия через 15 мин, длительность действия - 3–4 ч).
✧ короткого действия – Хумулин Р, Инсуман-Рапид, Актрапид-МС(начало действия через 30 мин - 1 ч; длительность действия - 6–8 ч).
✧ средней продолжительности действия(изофаны) – Хумулин М1, М2, М3, М4; Хумулин НПХ, Инсуман базал. (начало действия через 1–2,5 ч, длительность действия - 14–20 ч).
✧ длительного действия - Лантус (начало действия через 4 ч; длительность действия - до 28 ч).
Расчет дозы инсулина
Инсулинотерапия проводится с заместительной целью, возмещая 2 вида секреции инсулина: базальную и стимулированную (пищевую, болюсную) инсулинемию. Первая представляет собой ту концентрацию инсулина в крови, которая обеспечивает гомеостаз глюкозы в интервалах между приемами пищи и во время сна. Скорость базальной секреции составляет 0,5-1 ед. в час (12-24 ед. в сутки). Второй вид секреции (пищевой инсулин) происходит в ответ на всасывание глюкозы пищи необходима для ее утилизации. Количество этого инсулина примерно соответствует объему принятых углеводов (1-2 ед. на 1 ХЕ). При этом считается, что 1 ед. инсулина снижает уровень сахара крови приблизительно на 2,0 ммоль/л, На пищевой инсулин приходится примерно 50-70% суточной продукции инсулина, а на базальный 30-50%. Кроме того, необходимо помнить, что секреция инсулина подвержена не только пищевым, но и суточным колебаниям. Так потребность в инсулине резко повышается в ранние утренние часы (феномен утренней зари), а в дальнейшем снижается в течение дня.
Стартовая суточная доза инсулина может рассчитываться следующим образом:
в 1-й год болезни потребность в инсулине составляет 0,3-0,5 ед./кг массы тела (иногда потребность может быть еще меньше за счет сохранившейся остаточной секреции базального инсулина);
при длительности СД более 1 года и хорошей компенсации -0,6-0,7 ед./кг;
у подростков в пубертатный период — 1-1,2 ед./кг;
при наличии декомпенсации СД, кетоацидозе доза составляет 0,8-1,2 ед./кг.
При этом базальная потребность обеспечивается двумя инъекциями ИСД (1/2 дозы базального инсулина утром и 1/2 — перед ночным сном) или одной инъекцией ИДД (всю дозу утром или на ночь). Доза этого инсулина обычно составляет 12-24 ед. в сутки. Пищевая (болюсная) секреция замещается инъекциями ИКД перед каждым из основных приемов пищи (обычно перед завтраком, обедом и ужином за 30-40 мин). Расчет дозы ведется исходя из количества углеводов (ХЕ), которое предполагается принять во время предстоящего приема пищи (см. выше), а также уровня гликемии перед данным приемом пищи (определяется самим пациентом с помощью глюкометра).
Пример расчета дозы: больной СД 1 типа массой 65 кг и суточной потребностью в углеводах 22 ХЕ. Ориентировочная общая доза инсулина составляет 46 ед. (0,7 ед./кг х 65 кг). Доза ИКД зависит от количества и качества ХЕ: в 8 ч (на 8 ХЕ) вводим 12 ед. актрапида, в 13 ч (7 ХЕ) — 8 ед. актрапида и в 17 ч (7 ХЕ) — 10 ед. актрапида. Доза ИКД за сутки составит 30 ед., а доза ИСД — 16 ед. (46 ед. — 30 ед.). В 8 ч вводим 8-10 ед. монотарда НМ и в 22 ч — 6-8 ед. монотарда НМ. В последующем дозы ИСД и ИКД можно увеличить или уменьшить (обычно одномоментно не более чем на 1-2 ед. в каждую из инъекций) в зависимости от энергозатрат, количества ХЕ и уровня гликемии.
Эффективность интенсивной инсулинотерапии оценивается по результатам самоконтроля.
Осложнения инсулинотерапии
- Гипогликемия;
- Аллергические реакции;
- Инсулинорезистентность;
- Постинъекционные липодистрофии;
Диета при сахарном диабете 1 типа
Диета при СД 1 типа — вынужденное ограничение, связанное с невозможностью точной имитации физиологической секреции инсулина с помощью препаратов этого гормона. Поэтому это не лечение диетой, как при СД 2 типа, а образ питания и образ жизни, способствующий поддержанию оптимальной компенсации СД. Основная проблема в данном случае состоит в обучении больного изменять дозу инсулина соответственно количеству и качеству принимаемой пищи.
Диета должна быть физиологичной и индивидуализированной. Суточная калорийность диеты должна обеспечивать постоянство нормальной массы тела. Большинство больных СД 1 типа имеют нормальную массу тела и должны получать изокалорийную диету. Углеводы в диете должны составлять 50-60% суточной калорийности, белки — 10-20%, жиры — 20-30% (насыщенные — менее 10%, мононенасыщенные — менее 10% и полиненасыщенные — также менее 10%).
Диета не должна содержать легкоусвояемые углеводы (моно- и дисахариды). Уровень гликемии после употребления в пищу тех или иных углеводсодержащих продуктов определяется их гликемическим индексом (степенью и скоростью всасывания содержащихся в них углеводов). Лучше использовать углеводы с низким индексом — менее 70%, так называемые медленноусваиваемые (табл. 3).
В суточный рацион больного следует включать не менее 40 г пищевых волокон (грубоволокнистой клетчатки), Особенно много грубоволокнистой клетчатки содержится в лесных и садовых ягодах (землянике, малине, ежевике, клюкве, черной смородине), грибах, рябине, сушеных яблоках и грушах.
Питание должно быть дробным, 5-6 раз в сутки (2-3 основных и 2-3 дополнительных приема пищи). Рациональное распределение углеводов, белков и жиров в течение дня при б-разовом питании может быть следующим: завтрак — 25%, 2-й завтрак — 10%, обед — 30%, полдник — 5%, ужин — 25% и 2-й ужин — 5%.
В пищу могут быть добавлены сахарозаменители, которые улучшают вкусовые качества пищи (обладают сладким вкусом), но не влияют на гликемию. В диете больных СД ограничевается поваренная соль до 4-6 г в сутки, а также исключен алкоголь. Для лечения больных СД в условиях стационара М.И. Певзнером были разработаны стандартные диеты: столы 9, 9А, 9Б и 8.
Доза вводимого больному инсулина зависит от количества углеводов в каждом из приемов пищи, поэтому они должны обязательно учитываться. В настоящее время используется упрощенный расчет доли углеводов в пищевом рационе, основанный на понятии о хлебной единице (1 ХЕ соответствует 12 г углеводов). Так, например, если суточная потребность в углеводах составляет 260-300 г, то это будет соответствовать 22-25 ХЕ (из них в завтрак — б ХЕ, 2-й завтрак -2-3 ХЕ, обед — б ХЕ, полдник — 1-2 ХЕ, ужин — 6 ХЕ, 2-й ужин — 1-2 ХЕ).
ФИЗИЧЕСКИЕ НАГРУЗКИ ПРИ САХАРНОМ ДИАБЕТЕ
Неотъемлемой частью лечения больных СД являются физические тренировки. Под влиянием физической нагрузки (ФН) повышается связывание инсулина рецепторами эритроцитов, увеличивается поглощение глюкозы работающими скелетными мышцами. ФН способствует снижению избыточной секреции инсулина, увеличению выброса глюкозы из печени для обеспечения энергией работающих мышц.
Ответ на физическую активность во многом определяется степенью компенсации СД и величиной физической нагрузки. При уровне гликемии больше 16 ммоль/л дозированные физические нагрузки противопоказаны. Послеобеденные часы (после 16 ч) являются оптимальным временем проведения занятий лечебной физкультурой для больных СД.
ТАКТИКА ПРОВЕДЕНИЯ ФИЗИЧЕСКИХ НАГРУЗОК
Систематичность.
Постепенность ФН.
Индивидуальный подбор физических нагрузок с учетом пола, возраста и физического состояния (для молодых — дифференцированные нагрузки и коллективные игры, а для пожилых — ходьба по 30 мин 5-6 раз в неделю).
Начало ФН через 1-2 часа после приема пищи.
- Оптимальными ФН являются быстрая ходьба, бег, плавание, езда на велосипеде, гребля, лыжные прогулки, спортивные игры (теннис, волейбол и т. д.). Противопоказаны тяжелая атлетика, силовые виды спорта, альпинизм, марафонский бег и т. п.
Ежедневные физические упражнения способствуют поддержанию стойкой компенсации СД и заметному снижению потребности в инсулине. Регулярные тренировки содействуют нормализации липидного обмена, уменьшают гиперсекрецию катехоламинов в ответ на стрессовую ситуацию, что в конечном итоге предотвращает развитие сосудистых осложнений.
Осложнения сахарного диабета
Все осложнения СД делят на 2 большие группы: ранние (неотложные) и хронические.
К неотложным относятся кетоацидотическая кома, гипогликемическая кома. Сюда же можно гиперосмолярную кому и лактацидотическое состояние, но они крайне редко встречаются в детском возрасте.
Диабетический кетоацидоз (ДКА) - это тяжелая метаболическая декомпенсация сахарного диабета. Он занимает первое место по распространенности среди острых осложнений при эндокринных заболеваниях. У детей с сахарным диабетом ДКА и кома являются самой частой причиной смерти. Смертность от диабетической комы составляет 7-19% и в значительной степени определяется уровнем специализированной помощи (Касаткина Э.П.). ДКА развивается вследствие выраженной абсолютной или относительной недостаточности инсулина. При манифестации сахарного диабета ДКА развивается в 80%, когда по тем или иным причинам задерживается диагностика заболевания, либо при уже имеющемся диагнозе откладывается назначение инсулина. Особенно быстро ДКА развивается у маленьких детей.
Причины развития ДКА у больных, получающих инсулин
1. Неправильное лечение (назначение недостаточных доз инсулина).
2. Нарушение режима инсулинотерапии (пропуск инъекций, использование просроченных инсулинов, пользование неисправными шприц-ручками, отсутствие самоконтроля).
3. Грубые нарушения в питании, у девочек пубертатного возраста иногда сознательные, с целью снижения веса за счет декомпенсации сахарного диабета.
4. Резкое возрастание потребности в инсулине, которое может развиваться по ряду причин (стрессы, лекарства, хирургические вмешательства).
КЛИНИЧЕСКАЯ КАРТИНА И ЛАБОРАТОРНЫЕ ДАННЫЕ
ДКА в большинстве случаев развивается постепенно, в течение нескольких дней. Более быстрое развитие наблюдается у детей младшего возраста, при тяжелых интеркуррентных заболеваниях, пищевой токсикоинфекции.
На первых этапах развития ДКА наблюдаются обычные симптомы декомпенсации сахарного диабета: полиурия, полидипсия, нередко полифагия, снижение веса, слабость, может наблюдаться нарушения зрения. В дальнейшем происходит нарастание слабости, резкое снижение аппетита, появляется тошнота, рвота, головная боль, сонливость, запах ацетона в выдыхаемом воздухе. Постепенно полиурия сменяется олигоанурией, появляется одышка, вначале при физической нагрузке, а затем и в покое. При объективном обследовании наблюдается картина выраженного эксикоза: резко сниженный тургор тканей, запавшие, мягкие глазные яблоки, сухость кожных покровов и слизистых, западение родничка у маленьких детей. Мышечный тонус, сухожильные рефлексы и температура тела снижены. Тахикардия, пульс слабого наполнения и напряжения, чаще ритмичный. Печень в большинстве случаев значительно увеличена, болезненна при пальпации.
Нередко рвота усиливается, становится неукротимой, в 50% случаев отмечаются боли в животе. Боли в животе, рвота и лейкоцитоз, появляющийся при ДКА, могут имитировать различные хирургические заболевания (симптомы «острого живота»). Считается, что эта сиптоматика обусловлена кетонемией, оказывающей раздражающее действие на слизистую кишечника, а также дегидратацией брюшины и выраженными электролитными нарушениями, кровоизлияниями и ишемией в органах брюшной полости. При псевдоперитоните могут наблюдаться симптомы раздражения брюшины и отсутствие кишечных шумов. Ошибочный диагноз инедопустимое в данных ситуациях оперативное вмешательство могут приводить к летальным исходам. Тщательно собранный анамнез с выяснением хронологии развития клинических проявлений может оказать существенную помощь в установлений ведущего патологического процесса. При этом следует помнить, что лихорадка не характерна для ДКА.
С дальнейшим утяжелением состояния, когда рН крови падает ниже 7,2, появляется дыхание Куссмауля - редкое, глубокое, шумное дыхание, являющееся респираторной компенсацией метаболического ацидоза.
В результате дегидратации могут возникать судороги в мышцах живота, голеней. В случае отсутствия оказания своевременной помощи прогрессивно нарастают неврологические нарушения: усиливаются вялость, апатия, сонливость, которые сменяются сопорозным состоянием. Сопор, или предкоматозное состояние-резкая оглушенность, из которой больной может быть выведен только с помощью сильных, повторных раздражителей. Конечной стадией угнетения ЦНС является кома.
Наиболее частой причиной смертельных исходов является отек головного мозга.
Это осложнение требует своевременной диагностики и дифференцированной неотложной терапии.
Лечение ДКА включает в себя 5 важнейших пунктов:
1. Регидратация
2. Инсулинотерапия
3. Восстановление электролитных нарушений
Борьба с ацидозом
Лечение состояний, вызвавших ДКА.
РЕГИДРАДТАЦИЯ
Несмотря на выраженную гиперосмолярность, регидратацию проводят 0,9% раствором NaСl, а не гипотоническим раствором.
Регидратация у детей с ДКА должна проводиться более медленно и осторожно, чем в других случаях дегидратации.
Для расчета объема вводимой жидкости можно следущий метод:
Объем вводимой жидкости = дефицит + поддержание
Подсчет дефицита жидкости:
% дегидратации (табл.3) х масса тела (в кг) — результат в мл.
Подсчет объема жидкости, необходимой для поддержания обменных процессов, производится с учетом возраста ребенка (табл.2).
В следующие 1-2 суток вводится объем жидкости, равный дефициту +половина объема восполняющей жидкости.
При снижении гликемии ниже 14 ммоль/л в состав вводимых растворов включают 5-10% раствор глюкозы для поддержания осмолярности и для устранения энергетического дефицита в организме, восстановления содержания гликогена в печени, снижения кетогенеза и глюконеогенеза.
Все растворы следует вводить подогретыми до 37°, учитывая развивающуюся при ДКА гипотермию.
ИНСУЛИНОТЕРАПИЯ
Введение инсулина рекомендуется начинать сразу после установления диагноза ДКА. Однако, если больной находится в шоковом состоянии, введение инсулина не следует начинать, пока не устранены являния шока и пока не начата регидратационная терапия. Оптимальным является внутривенное постепенное введение маленьких доз инсулина. При ДКА используются только инсулины короткого действия.
ОСНОВНЫЕ ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ ПРИ ДКА:
Начальная доза инсулина составляет0,1 ед./кг фактической массы тела ребенка в час, у маленьких детей эта доза может составлять 0,05 ед./кг
Снижение уровня гликемии в первые часы должно составлять 4-5 ммоль/л в час. Если этого не происходит, дозу инсулина увеличивают на 50%
При снижении гликемии до 12-15 ммоль/л необходима замена инфузионного раствора на глюкозу для поддержания показателя сахара в крови на уровне 8-12 ммоль/л.
Если уровень глюкозы снижается ниже 8 ммоль/л либо он снижается слишком быстро, необходимо увеличить концентрацию вводимой глюкозы до 10% и выше. Если уровень гликемии остается ниже 8 ммоль/л, несмотря на введение глюкозы, необходимо уменьшить количество вводимого инсулина.
Не следует прекращать введение инсулина либо снижать его дозу ниже 0,05 ед/кг в час, поскольку для восстановления анаболических процессов и уменьшения кетоза необходимы оба субстрата — глюкоза и инсулин. При нормализации кислотно-щелочного состояния больного переводят на подкожное введение инсулина каждые 2 ч. При отсутствии кетоза на 2-3-и сутки ребенок переводится на 5-6-разовое введение инсулина короткого действия, а затем на обычную комбинированную инсулинотерапию.
ВОСТАНОВЛЕНИЕ ЭЛЕКТРОЛИТНЫХ НАРУШЕНИЙ
Касается в первую очередь восполнения дефицита К + . При ДКА запасы этого электролита в организме значительно истощаются. В большинстве случаев восполнение К + начинают спустя 2 ч от начала инфузионной терапии - после завершения реанимационных мероприятий.
БОРЬБА С АЦИДОЗОМ
Несмотря на наличие ацидоза, внутривенное введение бикарбонатов никогда не используется в начале терапии ДКА.
Постепенная нормализация щелочно-кислотного равновесия начинается одновременно с лечением ДКА благодаря регидратации и введению инсулина. Восстановление объема жидкости приводит к восстановлению буферных систем крови, а введение инсулина подавляет кетогенез. В то же время введение бикарбонатов может значительно ухудшить состояние больного, в первую очередь, вследствие, казалось бы, «парадоксального» нарастания ацидоза ЦНС.
Возможность использования бикарбонатов может рассматриваться при нарушенной сократимости миокарда в условиях персистирующего шока, который обычно развивается при неадекватных реанимационных мероприятиях, неадекватном действии инсулина при септических состояниях.
При этом необходимо проводить постоянный мониторинг за изменением кислотно-основного состояния, при достижении рН уровня 7,0 введение бикарбонатов прекращается.
Обычно вводится 1-2 ммоль/кг бикарбонатов (2,5 мл/кг фактической массы 4% раствора гидрокарбоната натрия) внутривенно капельно, очень медленно — в течение 60 мин.
Гипогликемия и гипогликемическая кома
Гипогликемия — наиболее частое острое осложнение сахарного диабета 1 типа. Она является важнейшим фактором, ограничивающим возможности добиться нормогликемии с помощью заместительной инсулинотерапии.
Гипогликемическая кома является исходом тяжелого гипогликемического состояния, если вовремя по разным причинам не принимаются меры к его купированию. Гипогликемическая кома является причиной 3-4% летальных исходов у больных сахарным диабетом
Как лабораторный показатель гипогликемией считается уровень сахара в крови 2,2-2,8 ммоль/л, у новорожденных - менее 1,7 ммоль/л, у недоношенных - менее 1,1 ммоль/л. В большинстве случаев уровень сахара в крови, при котором наблюдается ухудшение самочувствия, колеблется от 2,6 до 3,5 ммоль/л (в плазме - от 3,1 до 4,0 ммоль/л). Поэтом у больных сахарным диабетом следует поддерживать уровень сахара в крови выше 4 ммоль/л.
Клинические проявления. Первые симптомы гипогликемических состояний являются результатомнейрогликопении (растерянность, дезориентация, вялость, сонливость либо, наоборот, агрессивность, эйфория, а также головная боль, головокружение, «туман» или мелькание «мушек» перед глазами, резкое чувство голода либо — у маленьких детей, категорический отказ от еды). К ним очень быстро присоединяются проявлениягиперкатехоламинемии (тахикардия, повышение АД, потливость, бледность кожных покровов, тремор конечностей).
При отсутствии своевременной помощи у ребенка могут развиться спутанное сознание, тризм, судороги, истощающие последние энергетические запасы в ЦНС, коматозное состояние. Симптомы гипогликемии развиваются очень быстро, и клиническая картина может вылиться в «неожиданную», со слов родителей, потерю сознания. Все случаи внезапной потери сознания у ребенка с сахарным диабетом требуют экстренного исследования сахара крови.
Причинами гипогликемий могут быть:
неправильно подобранная доза инсулина, нередко чрезмерное повышение дозы пролонгированного инсулина перед сном у ребенка с синдромом «утренней зари» с целью купирования утренней гипергликемии;
ошибки при введении инсулина перед сном;
одной из важных причин в подростковом возрасте может быть прием алкогольных напитков и отсутствие знаний о действии алкоголя на углеводный обмен.
интеркуррентные заболевания, сопровождаемые рвотой, в том числе пищевая токсикоинфекция.
Лечение гипогликемии заключается в немедленном приеме легко усвояемых углеводов (например, 5-15 г глюкозы или сахара или 100 мл сладкого напитка, сока или колы). Если в течение 10-15 мин гипогликемическая реакция не проходит, необходимо повторить прием углеводов. С улучшением самочувствия или нормализацией уровня гликемии следует принять сложные углеводы (фрукты, хлеб, молоко) для профилактики рецидива гипогликемии.
Измерение сахара крови при этом проводится для подтверждения гипогликемического состояния у детей, имеющих минимальную симптоматику.
При развитии тяжелой гипогликемии, когда больной находится в бессознательном состоянии, с возможными судорогами и рвотой, проводится ургентная терапия. Наиболее быстрым, простым и безопасным методом является введениеглюкагона: 0,5 мг в возрасте до 12 лет, 1,0 мг в возрасте 12 лет и старше(или 0,1-0,2 мг/кг массы тела). При отсутствии глюкагона либо недостаточной реакции на него вводитсяв/в 40% раствор глюкозы 20-80 мл до полного восстановления сознания.
При отсутствии эффекта от проводимой терапии возможно назначение дексаметазона в дозе 0,5 мг/кг. Если сознание не восстанавливается, несмотря на достижение достаточного уровня сахара в крови (оптимальным является небольшая гипергликемия), необходимо обследование для исключения отека мозга и черепно-мозговой травмы из-за возможного падения ребенка при потере сознания.
Хронические осложнения СД делят на две группы: сосудистые и неврологические. Сосудистые осложнения делят на микроангиопатии, к ним относится нефропатия и ретинопатия, и макроангиопатии – атеросклероз коронарных и магистральных артерий, сосудов головного мозга. Диабетическую нейропатию разделяют на сенсомоторную, проявляющуюся чувствительными нарушениями в дистальных отделах конечностей, и автономную, характеризуется поражением вегетативной иннервации внутренних органов.
Сахарный диабет (СД) — этиологически неоднородная группа метаболических заболеваний, которые характеризуются хронической гипергликемией, обусловленной нарушением секреции или действием инсулина либо сочетанием этих нарушений.
Впервые СД описан в древней Индии более 2 тыс. лет назад. В настоящее время в мире насчитывается более 230 млн больных СД, в России — 2 076 000. В действительности распространенность СД выше, т. к. не учитывают его латентные формы, т. е. наблюдается «неинфекционная пандемия» СД.
Классификация СД
Согласно современной классификации выделяют :
- Сахарный диабет 1-го типа (СД 1-го типа), который чаще встречается в детском и юношеском возрасте. Выделяют две формы этого заболевания: а) аутоиммунный СД 1-го типа (характеризуется иммунной деструкцией β-клеток — инсулит); б) идиопатический СД 1-го типа, также протекающий с деструкцией β-клеток, но без признаков аутоиммунного процесса.
- Сахарный диабет 2-го типа (СД 2-го типа), характеризующийся относительной инсулиновой недостаточностью с нарушением как секреции, так и действия инсулина (инсулинорезистентность).
- Специфические типы сахарного диабета.
- Гестационный сахарный диабет.
Самые распространенные типы сахарного диабета это СД 1-го и СД 2-го типа. Длительное время считалось, что в детском возрасте свойственен СД 1-го типа. Однако исследования последнего десятилетия поколебали это утверждение. Все чаще стал диагностироваться у детей СД 2-го типа, который преобладает у взрослых людей после 40 лет. В некоторых странах СД 2-го типа у детей встречается чаще, чем СД 1-го типа, что связано с генетическими особенностями популяции и увеличивающейся распространенностью ожирения.
Эпидемиология СД
Созданные национальные и региональные регистры СД 1-го типа у детей и подростков выявили широкую вариабельность заболеваемости и распространенности в зависимости от популяции и географической широты в разных странах мира (от 7 до 40 случаев на 100 тыс. детского населения в год).За последние два десятилетия заболеваемость СД 1-го типа среди детей неуклонно увеличивается. Четверть больных приходится на возраст до четырех лет жизни. На начало 2010 г. в мире зарегистрировано 479,6 тысяч детей с СД 1-го типа. Число впервые выявленных 75 800. Ежегодный прирост 3%.
По данным Государственного регистра на 01.01.2011 г. в РФ зарегистрировано 17 519 детей с СД 1-го типа, из них 2911 новых случаев. Средний показатель заболеваемости детей по РФ 11,2 на 100 тыс. детского населения .Заболевание проявляется в любом возрасте (существует врожденный диабет), но наиболее часто дети заболевают в периоды интенсивного роста (4-6 лет, 8-12 лет, пубертатный период). Дети грудного возраста поражаются в 0,5% случаев СД.
В отличие от стран с высоким уровнем заболеваемости, в которых максимальный прирост ее приходится на младший возраст, в московской популяции нарастание заболеваемости наблюдается за счет подростков.
Этиология и патогенез СД 1-го типа
СД 1-го типа — аутоиммунное заболевание у генетически предрасположенных лиц, при котором хронически протекающий лимфоцитарный инсулит приводит к деструкции β-клеток, с последующим развитием абсолютной инсулиновой недостаточности. Для СД 1-го типа характерна склонность к развитию кетоацидоза.
Предрасположенность к аутоиммунному СД 1-го типа определяется взаимодействием множества генов, при этом имеет значение взаимное влияние не только различных генетических систем, но и взаимодействие предрасполагающих и защитных гаплотипов.
Период от начала аутоиммунного процесса до развития СД 1-го типа может занимать от нескольких месяцев до 10 лет.
В запуске процессов разрушения островковых клеток могут принимать участие вирусные инфекции (коксаки В, краснуха и др.), химические вещества (аллоксан, нитраты и др.).
Аутоиммунное разрушение β-клеток сложный, многоэтапный процесс, в ходе которого активируется как клеточное, так и гуморальное звено иммунитета. Главную роль в развитии инсулита играют цитотоксические (СД8+) Т-лимфоциты .
По современным представлениям иммунной дисрегуляции принадлежит значительная роль в возникновении заболевания от начала до клинической манифестации диабета.
К маркерам аутоиммунной деструкции β-клеток относят:
1) островково-клеточные цитоплазматические аутоантитела (ICA);
2) антиинсулиновые антитела (IAA);
3) антитела к протеину островковых клеток с молекулярной массой 64 тыс. кД (они состоят из трех молекул):
- глутаматдекарбоксилазы (GAD);
- тирозин фосфатазы (IA-2L);
- тирозин фосфатазы (IA-2B).Частота встречаемости различных аутоантител в дебюте СД 1-го типа: ICA — 70-90%, IAA — 43-69%, GAD — 52-77%, IA-L — 55-75%.
В позднем доклиническом периоде популяция β-клеток уменьшается на 50-70% по сравнению с нормой, а оставшиеся — еще поддерживают базальный уровень инсулина, но секреторная их активность снижена.
Клинические признаки диабета появляются, когда оставшееся количество β-клеток неспособно компенсировать повышенные потребности в инсулине.
Инсулин — гормон, регулирующий все виды обмена веществ. Он обеспечивает энергетические и пластические процессы в организме. Основные органы-мишени инсулина — печень, мышечная и жировая ткань. В них инсулин оказывает анаболическое и катаболическое действие.
Влияние инсулина на углеводный обмен
- Инсулин обеспечивает проницаемость клеточных мембран для глюкозы путем соединения со специфическими рецепторами.
- Активирует внутриклеточные энзимные системы, обеспечивающие метаболизм глюкозы.
- Инсулин стимулирует гликогенсинтетазную систему, обеспечивающую синтез гликогена из глюкозы в печени.
- Подавляет гликогенолиз (расщепления гликогена в глюкозу).
- Подавляет глюконеогенез (синтез глюкозы из белков и жиров).
- Снижает концентрацию глюкозы в крови.
Влияние инсулина на жировой обмен
- Инсулин стимулирует липогенез.
- Оказывает антилиполитический эффект (внутри липоцитов тормозит аденилатциклазу, снижает цАМФ липоцитов, необходимого для процессов липолиза).
Недостаток инсулина вызывает усиление липолиза (расщепление триглицеридов до свободных жирных кислот (СЖК) в адипоцитах). Повышение количества СЖК является причиной жировой инфильтрации печени и увеличения ее размеров. Усиливается распад СЖК с образованием кетоновых тел.
Влияние инсулина на белковый обмен
Инсулин способствует синтезу белка в мышечной ткани. Недостаточность инсулина вызывает распад (катаболизм) мышечной ткани, накопление азотсодержащих продуктов (аминокислот) и стимулирует в печени глюконеогенез .
Дефицит инсулина увеличивает выброс контринсулярных гормонов, активацию гликогенолиза, глюконеогенеза. Все это ведет к гипергликемии, повышению осмолярности крови, обезвоживанию тканей, глюкозурии.
Стадия иммулогической дисрегуляции может длиться месяцы и годы, при этом могут выявляться антитела, являющиеся маркерами аутоиммунности к β-клеткам (ICA, IAA, GAD, IA-L) и генетические маркеры СД 1-го типа (предрасполагающих и протекторных гаплотипов HLA, которые по относительному риску могут отличаться у различных этнических групп).
Латентный сахарный диабет
В этой стадии болезни нет клинических симптомов. Содержание глюкозы в крови натощак периодически может находиться от 5,6 до 6,9 ммоль/л, а в течение суток остается в пределах нормы, в моче глюкозы нет. Тогда ставится диагноз «нарушение глюкозы натощак (НГН)».
Если при проведении орального глюкозотолерантного теста (ОГТТ) (используется глюкоза в дозе 1,75 г/кг массы тела до максимальной дозы 75 г) уровень глюкозы в крови составляет > 7,8, но < 11,1 ммоль/л, то ставится диагноз «нарушение толерантности к глюкозе».
У некоторых детей перед выявлением СД появляются спонтанные гипогликемии после физической нагрузки или натощак. Помимо повышенной потребности в сладком в начале заболевания может быть общая слабость, бледность, потливость. Вероятно, они связаны с дисфункцией β-клеток, что приводит к выбросу неадекватного количества инсулина, сопровождающегося симптомами гипогликемии.
Нарушение толерантности к глюкозе и нарушение гликемии натощак являются промежуточными стадиями между расстройством углеводного обмена и сахарным диабетом.
Манифестный сахарный диабет
Фазы течения СД 1-го типа:
1) декомпенсация без кетоацидоза;
2) декомпенсация с кетоацидозом;
3) диабетическая кетоацидотическая кома:
- I степени — сомнолентность;
- II степени — сопор;
- III степени — собственно кома (потеря сознания).
Фаза декомпенсации без кетоза
У детей СД 1-го типа часто развивается остро. Но этому предшествуют такие симптомы, как полидипсия (жажда), полиурия, поллакиурия, полифагия, похудание. Полиурия — первый манифестный симптом глюкозурии. Полиурия развивается в результате осмотического диуреза, обусловленного высокой концентрацией глюкозы в моче (выше почечного порога 9 ммоль/л). Количество мочи за сутки редко превышает 3 литра. Ночной энурез и наличие «сладких» пятен на полу у маленьких детей часто привлекает родителей.
Полидипсия связана с гиперосмолярностью плазмы и полиурией. Постоянная жажда днем и ночью носит компенсаторный характер.
Полифагия (повышенный апетит) обусловлена нарушением утилизации глюкозы клетками — последние голодают.
Похудание — симптом, характерный для СД 1-го типа, он так и называется — сахарный диабет «худых». Резкая потеря массы больного связана с неусвоением глюкозы клетками, усилением процессов липолиза и протеолиза в условиях дефицита инсулина, а также в связи с обезвоживанием организма.
Ранними признаками сахарного диабета могут быть кожный зуд в области наружных гениталий (у девочек — вульвит, у мальчиков — баланит).
В разгар заболевания кожа сухая, шелушится, тургор снижен. Печень часто увеличена в размере (жировая инфильтрация). Кислотно-основной состав (КОС) или рН крови 7,35-7,45 (норма), кетоновые тела в моче отсутствуют.
Фаза декомпенсации с кетоацидозом
Диабетический кетоацидоз развивается в результате поздней диагностики либо неправильного лечения уже диагностированного заболевания. Клиническими признаками этого состояния являются диабетический румянец на лице, усиливающаяся жажда, полиурия, похудание, снижение аппетита, тошнота, рвота, запах ацетона изо рта, боли в животе, появление головной боли. Важными лабораторными признаками этой фазы являются ацидоз и кетонурия.
Диабетическая кома
Наиболее тяжелое проявление кетоацидоза это развитие диабетической кетоацидотической комы. Из практических соображений последнюю подразделяют на кому I-III степени (I-II степень — прекоматозное состояние, III степень — собственно кома).
Для комы первой степени характерна сонливость, а также мышечная адинамия, выраженная жажда, тошнота, изредка рвота, рефлексы умеренно снижены, тахикардия, рН крови 7,25-7,15.
Для комы второй степени типичен сопор (спячка). Больного можно разбудить, он отвечает на простые вопросы и тут же засыпает. Дыхание шумное, глубокое, кетоацидотическое (Кус-смауля), запах ацетона в выдыхаемом воздухе ощущается на расстоянии. Адинамия резко выражена, рефлексы угнетены. Тоны сердца приглушены, артериальное давление низкое, рН крови 7,15-7,0.
При коме III степени сознание отсутствует. Резкое обезвоживание, слизистые рта яркие сухие, язык обложен густым коричневым налетом, рвота цвета кофейной гущи. Кожа сухая с сероватым оттенком, шелушится, собирается в складки. Пульс нитевидный, тоны сердца глухие. Из-за резко выраженной дегидратации развивается олигоанурия, рН крови менее 7,0. При молочнокислом варианте диабетической комы могут преобладать резкие боли в области грудной клетки, сердца, мышцах, в животе. Отмечается быстрое появление и нарастание одышки, кетоз отсутствует или выражен слабо, гипергликемия умеренная (до 15-17 ммоль/л).
При сочетании кетоацидотической комы с гиперосмолярностью характерны резкая дегидратация, возбуждение, гиперрефлексия, гипертермия, очаговая неврологическая симптоматика, патологические рефлексы, судороги, гипергликемия выше 30 ммоль/л. Возможно повышение натрия и мочевины в крови, кетоз и ацидоз .
Лабораторная диагностика
Главный лабораторный признак СД — гипергликемия. В норме содержание глюкозы в капиллярной крови натощак:
- у новорожденных 1,6-4,0 ммоль/л;
- у грудных детей 2,8-4,4 ммоль/л;
- у детей раннего и школьного возраста 3,3-5,0 ммоль/л.
Критерии диагностики сахарного диабета (ISPAD, 2009)
- Симптомы СД в сочетании со случайным выявлением концентрации глюкозы > 11,1 ммоль/л.
- Уровень глюкозы в плазме крови натощак > 7,0 ммоль/л.
- Уровень глюкозы через 2 часа после нагрузки > 11,1 ммоль/л .
У здорового человека глюкоза в моче отсутствует. Глюкозурия возникает при содержании глюкозы выше 8,88 ммоль/л.
Кетоновые тела (ацетоацетат, β-оксибутират и ацетон) образуются в печени из свободных жирных кислот. Увеличение их наблюдается при дефиците инсулина. Существуют тест-полоски для определения ацетоацетата в моче и уровня β-оксибутирата в крови (> 0,5 ммоль/л). В фазе декомпенсации СД 1-го типа без кетоацидоза отсутствуют ацетоновые тела и ацидоз.
Гликилированный гемоглобин. В крови глюкоза необратимо связывается с молекулой гемоглобина с образованием гликированного гемоглобина (общего НВА 1 или его фракции «С» НВА 1с), т. е. отражает состояние углеводного обмена за 3 месяца. Уровень НВА 1 — 5-7,8% в норме, уровень минорной фракции (НВА 1с) — 4-6%. При гипергликемии показатели гликированного гемоглобина высокие.
Иммунологические маркеры аутоиммунного инсулита: аутоантитела к антигенам β-клеток (ICA, IAA, GAD, IA-L) могут быть повышены. Содержание С-пептида в сыворотке крови низкое.
Дифференциальная диагностика
До настоящего времени диагностика СД 1-го типа остается актуальной. Более чем у 80% детей сахарный диабет диагностируется в состоянии кетоацидоза. В зависимости от превалирования тех или иных клинических симптомов приходится дифференцировать с:
1) хирургической патологией (острый аппендицит, «острый живот»);
2) инфекционными заболеваниями (грипп, пневмония, менингит);
3) заболеваниями желудочно-кишечного тракта (пищевая токсикоинфекция, гастроэнтерит и др.);
4) заболеваниями почек (пиелонефрит);
5) заболеваниями нервной системы (опухоль головного мозга, вегетососудистая дистония);
6) несахарным диабетом.
При постепенном и медленном развитии заболевания дифференциальный диагноз проводится между СД 1-го типа, СД 2-го типа и диабетом взрослого типа у молодых (MODY).
Лечение сахарного диабета 1-го типа
СД 1-го типа развивается в результате абсолютной инсулиновой недостаточности. Всем больным с манифестной формой СД 1-го типа проводится заместительная инсулинотерапия.
У здорового человека секреция инсулина постоянно происходит независимо от приема пищи (базальная). Но в ответ на прием пищи его секреция усиливается (болюсная) в ответ на посталиментарную гипергликемию. Инсулин секретируется β-клетками в портальную систему. 50% его потребляется в печени для превращения глюкозы в гликоген, оставшиеся 50% разносятся по большому кругу крово-обращения к органам.
У больных СД 1-го типа экзогенный инсулин вводится подкожно, и он медленно поступает в общий кровоток (не в печень, как у здоровых), где концентрация его длительное время остается высокой. В результате пост-алиментарная гликемия у них более высокая, а в поздние часы имеется склонность к гипогликемиям.
С другой стороны, гликоген у больных СД в первую очередь депонируется в мышцах, а запасы в печени его снижаются. Мышечный гликоген не участвует в поддержании нормогликемии.
У детей применяются человеческие инсулины, полученные биосинтетическим (генно-инженерным) методом с помощью рекомбинантной ДНК-технологии.
Доза инсулина зависит от возраста и стажа диабета. В первые 2 года потребность в инсулине составляет 0,5-0,6 ЕД/кг массы тела в сутки. Набольшее распространение в настоящее время получила интенсифицированная (болюсно-базисная) схема введения инсулина .
Начинают инсулинотерапию с введения инсулина ультракороткого или короткого действия (табл. 1). Первая доза у детей первых лет жизни 0,5-1 ЕД, у школьников 2-4 ЕД, у подростков 4-6 ЕД. Дальнейшая коррекция дозы инсулина проводится в зависимости от уровня глюкозы в крови. При нормализации метаболических показателей больного переводят на болюсно-базисную схему, комбинируя инсулины короткого и длительного действия.
Инсулины выпускаются во флаконах и картриджах. Наибольшее распространение получили инсулиновые шприц-ручки.
Для подбора оптимальной дозы инсулина широкое применение нашла система продолжительного глюкозного мониторинга (CGMS). Эта мобильная система, носимая на поясе пациента, фиксирует уровень глюкозы в крови каждые 5 минут на протяжении 3 суток. Эти данные подвергаются компьютерной обработке и представлены в виде таблиц и графика, на которых отмечены колебания гликемии.
Инсулиновые помпы. Это мобильное электронное устройство, носимое на поясе. Управляемая компьютером (чипом) инсулиновая помпа содержит инсулин короткого действия и подается в двух режимах, болюсном и базисном .
Диета
Важным фактором компенсации СД является диета. Общие принципы питания такие же, как и здорового ребенка. Соотношение белков, жиров, углеводов, калорий должно соответствовать возрасту ребенка.
Некоторые особенности диеты у детей с СД:
- Уменьшить, а у маленьких детей полностью исключить рафинированный сахар.
- Приемы пищи рекомендуется фиксировать.
- Режим питания должен состоять из завтрака, обеда, ужина и трех перекусов через 1,5-2 часа после основных приемов пищи.
Сахароповышающий эффект пищи в основном обусловлен количеством и качеством углеводов.
В соответствии с гликемическим индексом выделяют пищевые продукты, которые очень быстро повышают уровень сахара в крови (сладкие). Они используются для купирования гипогликемии.
- Продукты, быстро повышающие сахар крови (белый хлеб, сухари, каши, сахар, конфеты).
- Продукты, умеренно повышающие сахар крови (картофель, овощи, мясо, сыр, колбасы).
- Продукты, медленно повышающие сахар крови (богатые клетчаткой и жиром, такие как черный хлеб, рыба).
- Продукты, не повышающие сахар крови, — овощи .
Физические нагрузки
Физическая активность — важный фактор, регулирующий углеводный обмен. При физической нагрузке у здоровых людей происходит снижение секреции инсулина с одновременным повышением выработки контринсулярных гормонов. В печени усиливается продукция глюкозы из неуглеводных (глюконеогенез) соединений. Это служит важным источником ее при физической нагрузке и эквивалентно степени утилизации глюкозы мышцами.
Продукция глюкозы повышается по мере увеличения интенсивности физических упражнений. Уровень глюкозы остается стабильным.
При СД 1-го типа действие экзогенного инсулина не зависит от физической активности, а влияние контринсулярных гормонов недостаточно для коррекции уровня глюкозы. В связи с этим во время физической нагрузки или сразу после нее может наблюдаться гипогликемия. Почти все формы физической активности продолжительностью более 30 минут требуют корректировки диеты и/или дозы инсулина.
Самоконтроль
Цель самоконтроля — обучение больного диабетом и членов его семьи самостоятельно оказывать себе помощь. Он включает :
- общие понятия о сахарном диабете;
- умение определять глюкозу глюкометром;
- правильно корригировать дозу инсулина;
- рассчитывать хлебные единицы;
- умение выводить из гипогликемического состояния;
- вести дневник самоконтроля.
Социальная адаптация
При выявлении сахарного диабета у ребенка родители часто пребывают в растерянности, так как болезнь влияет на образ жизни семьи. Возникают проблемы с постоянным лечением, питанием, гипогликемиями, сопутствующими заболеваниями. По мере роста у ребенка формируется свое отношение к болезни. В пубертатный период многочисленные физиологические и психосоциальные факторы усложняют контроль над уровнем глюкозы. Все это требует всесторонней психосоциальной помощи членов семьи, эндокринолога и психолога.
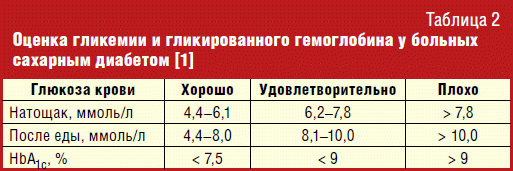
Целевые уровни показателей углеводного обмена у больных СД 1-го типа (табл. 2)
Натощак (предпрандиальный) сахар крови 5-8 ммоль/л.
Через 2 часа после приема пищи (постпрандиальный) 5-10 ммоль/л.
Гликированный гемоглобин (НВА 1c) < 7,5%.
Исследование глюкозурии практически отошло на второй план, в связи с появлением глюкометров.
Важным показателем компенсации СД является отсутствие частых гипогликемий.
Лечение диабетической кетоацидотической комы
Лечение больного с диабетической комой проводится в реанимационном отделении. Основными лечебными мероприятиями являются инфузионная терапия и внутривенное введение инсулина.
В процессе лечения необходимо:
1) ликвидировать дегидратацию и гиповолемию;
2) сбалансировать рН крови;
3) нормализовать электролитный баланс крови;
4) снизить гипергликемию и удерживать на оптимальном уровне;
5) предупреждать развитие осложнений;
6) лечить сопутствующие заболевания.
Основными инфузионными растворами являются кристаллоиды (физиологический раствор, раствор Рингера) с использованием глюкозосодержащих растворов. Для ликвидации дефицита калия используется раствор хлорида калия. Оптимальный уровень глюкозы крови в первые 1-2 суток составляет 12-15 ммоль/л. Уровень гликемии ниже 8 ммоль/л на фоне тяжелого кетоацидоза опасен развитием гипогликемического состояния.
Инсулинотерапия — важнейший компонент лечения диабетической комы. Применяется только внутривенное введение инсулина короткого и ультракороткого действия. Инсулин вводится внутривенно болюсно каждые 1-2 часа либо добавляется в инфузионную среду. Это составляет от 1-2 до 4-6 ЕД в час в зависимости от возраста ребенка и уровня сахара крови.
Кроме того, в инфузионные растворы добавляются: гепарин, кокарбоксилаза, аскорбиновая кислота, панангин, препараты кальция, магния.
Завершают инфузионную терапию после стабилизации состояния больного, появления возможности принимать самостоятельно жидкость и пищу, стойкой нормализации рН крови, отсутствии осложнений, требующих продолжения ее .
Гипогликемия
Гипогликемия — наиболее частое осложнение СД 1-го типа. Встречается более чем у 90% пациентов. Гипогликемия развивается в результате несоответствия между дозой инсулина, потребляемой пищей и физической активностью.
Гипогликемическое состояние, которое предшествует гипогликемической коме, клинически проявляется острым чувством голода, тремором, бледностью кожных покровов, холодным потом, тахикардией, чувством тревоги, страхом, раздражительностью, неадекватным поведением, ночными кошмарами и др.
Если своевременно не устраняются симптомы гипогликемического состояния, то оно быстро может перерасти в гипогликемическую кому. У больного развивается тризм челюстей, спутанность сознания, а затем потеря сознания, судороги. Гипогликемическая кома на фоне кетоацидоза угрожает развитием отека и набухания мозга с летальным исходом.
Лечение гипогликемических состояний заключается в немедленном приеме внутрь быстровсасывающихся углеводов — глюкозы, сахара, конфет, сока, печенья и др. При улучшении самочувствия принять сложные углеводы (фрукты, хлеб, молоко).
При гипогликемической коме: больному срочно ввести внутримышечно глюкагон 0,5-1,0 мг или внутривенно — раствор глюкозы 10-20% 20-40 мл, дексаметазон.
Специфические осложнения СД 1-го типа
К ним относятся микроангиопатии. Сосудистые осложнения связывают с нарушением микроциркуляции, свертывающей и фибринолитической системы крови, системой антиоксидантной защиты, гликозилированием стенки сосудов. В зависимости от поражения органа говорят о диабетической нефропатии, диабетической ретинопатии, диабетической нейропатии и т. д.
Из других осложнений при длительном некомпенсированном СД 1-го типа могут развиваться катаракта, ограничение подвижности суставов (диабетическая хайропатия), липоидный некробиоз кожи, синдром Мориака (отставание в физическом и половом развитии, увеличение печени).
В последнее десятилетие нарастает в детском возрасте сахарный диабет 2-го типа . Предполагается, что это связано с увеличивающейся распространенностью ожирения у молодежи, которое достигает эпидемического масштаба в США. Бурное развитие молекулярной генетики позволило выявить моногенные формы сахарного диабета, связанные с мутациями генов, контролирующих функцию β-клеток . Это так называемый диабет MODY.
Диспансерное наблюдение при СД у детей
Осуществляется педиатром и эндокринологом и включает ведение на дому, обучение родителей и ребенка методам компенсации СД. Периодические (каждые 6-12 месяцев) обследования и коррекция доз инсулина. Критериями эффективности наблюдения являются нормализация показателей углеводного обмена, отсутствие острых состояний и сосудистых осложнений, нормальные размеры печени, правильное половое и физическое развитие. В настоящее время излечение больного СД 1-го типа невозможно, но при длительной стойкой компенсации прогноз для жизни и трудоспособности благоприятный, он значительно ухудшается при наличии сосудистых осложнений.
Профилактика СД у детей
Заключается в медико-генетическом консультировании в семьях больных сахарным диабетом. Определение предрасполагающих и защитных генов и их комбинаций, иммунологических исследований (ICA, IAA, GAD, IA-L), гормонально-метаболического статуса (ОГТТ, С-пептид, иммунореактивный инсулин, гликированый гемоглобин).
Новые технологии в диагностике и лечении СД 1-го типа
- Средства мониторинга глюкозы: прибор Continious Glucose Monitoring System, CGMS. Крепится на поясе и с помощью подкожного сенсора (меняется каждые 3 дня) мониторирует уровень глюкозы в крови.
- Инсулиновая помпа: небольшой компьютер, с помощью которого вводится непрерывно ультракороткий инсулин через небольшой пластмассовый катетер в подкожно-жировую клетчатку.
- «Искусственная поджелудочная железа»: устройство, объединяющее систему непрерывного мониторинга глюкозы крови и инсулиновую помпу. Этот метод лечения позволит создать условия полностью воспроизводить функцию β-клеток.
Литература
- Дедов И. И., Кураев Т. K., Петеркова В. А. Сахарный диабет у детей и подростков. Рук-во. 2-е изд. ГЭОТАР-Медиа, 2013, 272 с.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Дифференциальная диагностика и лечение эндокринных заболеваний. Рук-во М.: Медицина, 2002, 752 с.
- Эндокринология и метаболизм. Т. 2. Перевод с англ. под ред. Ф. Флеминга, Дж. Д. Бакстера, А. Е. Бродуса, Л. А. Фромена. М.: Медицина, 1985. 416 с.
- Лечение диабетической комы у детей. Методические рекомендации № 16 ДЗМ, М., 2006. 14 с.
- ISPAD Clinical Practice Consensus Guidelines. 2009. Vol. 10, suppl. 12. 210 p.
- Дедов И. И., Петеркова В. А., Кураев Т. Л. Российский консесус по терапии сахарного диабета у детей и подростков // Педиатрия. 2010, № 5, с. 1-8.
- Петеркова В. А., Емельянов А. О., Кураева Т. Л. Использование инсулиновых помп у детей и подростков, больных сахарным диабетом: пособие для врачей / Под ред. И. И. Дедова, М.: Институт проблем управления здравоохранения, 2009. 32 с.
- Алгоритмы специализированной медицинской помощи больных сахарным диабетом / Под ред. И. И. Дедова и М. В. Шестоковой. 4-е изд-е. Вып. 4. М., 2009: 101.
- Miller J., Silverstein J. H., Rosenblook A. L. Type 2 diabetes in ahd adolescent. Lifshits F., Marcel Dekker, 2007. P. 169-188.
- Кураева Т. Л., Зильберман Л. И., Титович Е. В., Петеркова В. А. Генетика моногенных форм сахарного диабета // Сахарный диабет. 2011, № 1, с. 20-27.
В. В. Смирнов 1 ,
доктор медицинских наук, профессор
А. А. Накула
ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва



















