अग्न्याशय में आकृति असमान और स्पष्ट होती है। एक स्वस्थ अग्न्याशय कैसा दिखता है? पुरानी अग्नाशयशोथ के निदान के लिए वाद्य और प्रयोगशाला के तरीके
यह सभी ट्यूमर का लगभग 2% बनाता है। बीएसडी के कैंसर, सिर के कैंसर, शरीर, अग्न्याशय के पूंछ के बीच भेद करें।
अग्न्याशय के घातक ट्यूमर - कार्सिनोमा, एडेनोकार्सिनोमा, सार्कोमा, कार्सिनोसार्कोमा - अपरिपक्व उपकला ऊतक से विकसित होते हैं। इनपेशेंट उपचार के लिए संदर्भित सभी रोगियों में से 0.1% में प्राथमिक अग्नाशय का कैंसर देखा गया है। सबसे अधिक बार, अग्नाशय का कैंसर 50 - 60 वर्ष की आयु में देखा जाता है, हालांकि कुछ मामलों में यह बचपन और किशोरावस्था में होता है। पुरुषों में पैंक्रियाटिक कैंसर होने की संभावना अधिक होती है। पुरुषों और महिलाओं का अनुपात 2:1 है। सिर का कैंसर अधिक आम है (70%), शरीर और पूंछ का कैंसर (30%) कम होता है।
यह स्थापित किया गया है कि थक्कारोधी टूटना के साथ जुड़ा हुआ है। यह बिना पैथोलॉजिकल निष्कर्षों के प्लीहा वाले रोगियों में भी वर्णित किया गया है। चित्र 29: एक 61 वर्षीय पुरुष, थक्कारोधी और बिना किसी ज्ञात दर्दनाक इतिहास के, जिसने बाएं हाइपोकॉन्ड्रिअम दर्द, उल्टी और हाइपोटेंशन के साथ प्रस्तुत किया। तीव्र महाधमनी विकृति को बाहर रखा जाना चाहिए था।
प्लीहा फोड़ा के साथ 56 वर्षीय व्यक्ति। प्लीहा फोड़े से पीड़ित 71 वर्षीय महिला। प्लीहा फोड़ा के साथ 56 वर्षीय व्यक्ति। प्लीहा फोड़ा के साथ 56 वर्षीय व्यक्ति। प्लीहा फोड़े से पीड़ित 71 वर्षीय महिला। बहुकोशिकीय फोड़े की उपस्थिति में, एक कवक एटियलजि पर संदेह किया जाना चाहिए, जबकि एककोशिकीय रोग हैं जीवाणु उत्पत्ति 90% मामलों में।
मैक्रोस्कोपिक रूप से, अग्नाशय के कैंसर में एक ट्यूबरस नोड की उपस्थिति होती है जो अलग-अलग हद तक फैल सकती है, या ग्रंथि में घुसपैठ कर सकती है, जहाजों को प्रभावित कर सकती है और पैरेन्काइमा के परिगलन का कारण बन सकती है। परिगलित क्षेत्र द्रवीभूत हो सकते हैं, जिससे एक प्रकार का स्यूडोसिस्ट बन जाता है। समय के दौरान भी पुरानी स्यूडोट्यूमरस अग्नाशयशोथ से अग्नाशय के कैंसर के इस रूप को अलग करना अक्सर मुश्किल होता है। उत्तरार्द्ध में बीमारी का लंबा इतिहास है। केवल एक बायोप्सी, और तब भी हमेशा नहीं, ट्यूमर कोशिकाओं का पता लगा सकती है जो सही निदान का निर्धारण करती हैं। सूक्ष्म रूप से, कैंसर को नलिकाओं के उपकला, ग्रंथि के पैरेन्काइमा और आइलेट उपकला से अलग किया जाता है। सिरहास सबसे आम हैं, कम अक्सर एडेनोकार्सिनोमा, श्लेष्मा, स्क्वैमस सेल कार्सिनोमा।
बदले में, उपचारित कैंडिडल फोड़े का कैल्सीफिकेशन मनाया जाता है। चित्र 31: रोगी को हेपेटोस्प्लेनिक कैंडिडिआसिस के साथ प्रत्यारोपित किया गया। वे शांत कर सकते हैं, कई छोटे कैल्सीफिकेशन के रूप में दिखाई दे रहे हैं। इम्युनोकॉम्प्रोमाइज्ड रोगियों में, मैक्रोनोडल रूप हो सकता है।
प्लीहा की भागीदारी दुर्लभ है। खराब नियंत्रित सारकॉइडोसिस वाला 58 वर्षीय व्यक्ति। कई हाइपोडर्मिक संघनन के साथ स्प्लेनोमेगाली। खराब नियंत्रित सारकॉइडोसिस वाला 58 वर्षीय व्यक्ति। कई हाइपोडर्मिक संघनन के साथ स्प्लेनोमेगाली। वे कई कारणों से हो सकते हैं: एम्बोलिज्म हृदय की उत्पत्ति, धमनीशोथ, अग्नाशयशोथ, दरांती कोशिका अरक्तताआदि।
ग्रंथि से परे फैले ट्यूमर के प्रकार और मेटास्टेसिस की प्रकृति एक निश्चित मूल्यांकन के लायक है। उत्तरार्द्ध (सामान्य पित्त नली, ग्रहणी) के संपीड़न के साथ पूरे अग्न्याशय और पड़ोसी अंगों के ट्यूमर के प्रत्यक्ष प्रसार और अंकुरण को भेदें; हेमटोजेनस मेटास्टेसिस, विशेष रूप से पोर्टल शिरा के माध्यम से, इसके घनास्त्रता के बाद; ट्यूमर के तत्वों का प्रसार (विकास के साथ) दर्द सिंड्रोम) और लसीका पथ के माध्यम से मेटास्टेसिस यकृत, पैरा-महाधमनी और अन्य नोड्स के द्वार में लिम्फ नोड्स की क्षति और वृद्धि के साथ।
प्लीहा धमनी का एन्यूरिज्म। यह सबसे आम आंत की धमनी धमनीविस्फार है। पेट की गुहा. उनमें से अधिकांश पवित्र हैं, और 75% से अधिक धमनी के बाहर के तीसरे भाग में होते हैं। बड़े पैमाने पर, विषम क्षीणन के व्यापक क्षेत्र हो सकते हैं जो थक्का और रक्त के क्षेत्रों के अनुरूप होते हैं।
प्लीहा शिरा का घनास्त्रता। यह आमतौर पर आघात, तीव्र अग्नाशयशोथ, संक्रमण, अग्नाशय के रसौली के नियोप्लास्टिक घुसपैठ आदि के कारण होता है। वहाँ है, बदले में, अनावश्यक रक्त संचार, मुख्य रूप से गैस्ट्रिक फंडस में वैरिकाज़ नसों के कारण।
अग्नाशय के कैंसर के मेटास्टेसिस में पहला स्थान यकृत है, इसके बाद विभिन्न स्थानीयकरण के उदर गुहा के लिम्फ नोड्स हैं।
शरीर और ग्रंथि की पूंछ का कैंसर आमतौर पर पीलिया नहीं देता है, कम अक्सर निदान किया जाता है, बिगड़ा हुआ जिगर समारोह के साथ नहीं होता है, अपेक्षाकृत अधिक सुरक्षित रूप से आगे बढ़ता है, हालांकि यह प्रतिकूल रूप से प्रतिकूल है।
दरांती कोशिका अरक्तता। चित्र 40: सिकल सेल एनीमिया वाला 56 वर्षीय व्यक्ति। यह तब होता है जब अस्थि मज्जा के बाहर हेमटोपोइएटिक ऊतक विकसित होता है। यह कई हेमटोलॉजिकल प्रक्रियाओं के लिए माध्यमिक है: हीमोलिटिक अरक्तता, हीमोग्लोबिनोपैथी, मायलोफिब्रोसिस, ल्यूकेमिया, लिम्फोमा, आदि। सबसे अधिक प्रभावित क्षेत्र यकृत, प्लीहा और पैरावेर्टेब्रल स्थान के क्षेत्र हैं।
यह आघात या सर्जरी के दौरान वीर्य कैप्सूल के फटने के बाद प्लीहा ऊतक का फैलाव है। ये प्रत्यारोपण प्रजनन को उत्तेजित करते हैं और सामान्य प्लीहा ऊतक की तरह कार्य करते हैं। ठोस प्रत्यारोपण आमतौर पर असंख्य होते हैं और अक्सर सीरस सतहों पर बस जाते हैं। छोटी आंत, ओमेंटम, कोलन, मेसेंटरी और रेट्रोपरिटोनियल पेट, और पेट या निशान पर भी बस सकते हैं।
लक्षण
अग्नाशय के कैंसर में पैथोग्नोमोनिक संकेत नहीं होते हैं, यह अक्सर इन संकेतों के संयोजन के नैदानिक मूल्यांकन की शुद्धता के बारे में होता है। अग्नाशयी कैंसर विभिन्न कारणों से निर्धारित होता है। उनमें से सबसे महत्वपूर्ण ट्यूमर का आकार और स्थानीयकरण है, ट्यूमर द्वारा आस-पास के अंगों और संरचनात्मक संरचनाओं के संपीड़न की डिग्री, रोगी की पिछली स्थिति।
फेफड़े के मैक्रोफेज की मृत्यु के बाद सिलिका के कण संचार प्रणाली में पहुंच जाते हैं, मुख्य रूप से इस अंग की फैगोसाइटिक क्षमता वाली कोशिकाओं की समृद्धि के कारण प्लीहा द्वारा कब्जा कर लिया जाता है। फुफ्फुसीय सिलिकोसिस में संबंध लगभग स्थिर है, जो 88% मामलों में होता है।
यह प्लीहा के पैरेन्काइमा में फैले हुए कैल्सीफिकेशन का एक सेट है। टी 1 चरण अनुक्रमों में, हेपेटोसप्लेनिक हाइपोटेंशन आमतौर पर मनाया जाता है, जो चरण के बाहर के अनुक्रमों में बढ़ता है। चित्रा 43: एड्रेनोलुकोडिस्ट्रॉफी, एलोजेनिक अस्थि मज्जा प्रत्यारोपण, और पॉलीट्रांसफ्यूजन के साथ एक 12 वर्षीय पुरुष। विश्लेषणात्मक समीक्षाओं में, फेरिटिन के स्तर में वृद्धि देखी गई है।
रोग के गठन में अन्य पैरामीटर ट्यूमर के विकास की प्रकृति, पीलिया की उपस्थिति या अनुपस्थिति, नशा के विकास की डिग्री, बाहरी और आंतरिक स्राव में परिवर्तन की प्रकृति और मेटास्टेसिस की विशेषताएं हैं। 80% मामलों में, अग्नाशय का कैंसर पीलिया के साथ होता है। रोग का एनिक्टेरिक रूप बहुत कम आम है, जो आमतौर पर तब होता है जब ट्यूमर शरीर के क्षेत्र और ग्रंथि की पूंछ में स्थानीयकृत होता है।
स्प्लिट भागीदारी आमतौर पर फैलती है, जिसमें स्प्लेनोमेगाली असामान्य होती है। फोकल घाव भी हो सकते हैं। अग्न्याशय की पूंछ में स्थित स्यूडोसिस्ट वाले रोगियों में, प्लीहा के मास्क के साथ पूंछ के अंतरंग संबंध को देखते हुए, वे प्लीहा कैप्सूल के नीचे या यहां तक कि प्लीहा पैरेन्काइमा तक भी जा सकते हैं।
गिरोंडिन कोरोनेल नरसंहार पर प्रतिक्रियाएं और सांपों, लोगों और प्रकृति के बारे में सामान्य विचार
चित्र 44: गंभीर तीव्र अग्नाशयशोथ के साथ एक 56 वर्षीय व्यक्ति। क्या आपको लगता है कि आप इस कैटरपिलर को कुचल सकते हैं? खैर, यह हो गया: यह मुश्किल नहीं था। यह फ्रांस में भी सांप है जो मानव उपस्थिति के लिए सबसे अच्छा अनुकूलन करता है, और इस प्रकार दीवारों की छिपकली और आम टारंटो के साथ, मोंटपेलियर समूह में अभी भी जीवित रहने में सक्षम एकमात्र सरीसृप।
अग्नाशय के कैंसर के शुरुआती लक्षण, जिनकी कोई विशिष्टता नहीं है, उन्हें ब्रेकडाउन कहा जाना चाहिए, तेजी से थकान, प्रदर्शन में कमी, वजन में कमी (एक महीने में 10 किलो तक), भोजन से घृणा, भूख की कमी, "अकारण" ढीले मल, सुस्त असहजतापूरे पेट में, काठ के क्षेत्र में विकिरण, गैस्ट्रिक असुविधा। पीलिया की उपस्थिति अक्सर बोटकिन रोग के बारे में सोचने का कारण बनती है, जिसके संबंध में रोगी संक्रामक रोग विभाग में बिस्तर पर समाप्त हो सकता है। परामर्श अक्सर बीमारी के दूसरे, दुर्भाग्य से, देर से संकेत प्रकट करता है - एक बड़ा, कभी-कभी एक बड़े आकार, पित्ताशय की थैली, जो पीलिया (कोर्वोइसियर सिंड्रोम) के संयोजन में, अग्नाशयी कैंसर के बारे में सोचता है।
नतीजतन, यह लगभग हमेशा घरों के पास उन लोगों द्वारा मारा जाता है जो आश्वस्त हैं कि यह एक सांप है, लेकिन यह इस शहर के आसपास से अनुपस्थित है। एकेश्वरवाद की जिम्मेदारी पर चर्चा करते हुए, विचारक ने लिखा: तीनों ने सारी सृष्टि में मनुष्य के राज्य के बारे में एक हठधर्मिता को सामने रखा। मनुष्य एक राजा है, वह उसके लिए या लगभग उसके लाभ के लिए या उसकी खुशी के लिए बनाया गया था। यह पवित्रशास्त्र का मानवकेन्द्रवाद है।
हम बाढ़ के बाद हैं, नूह और उसका परिवार उतरा, और पद 2 कहता है। यह भी ज्ञात है कि इन संस्कृतियों में नाग एक दुष्ट प्राणी है, यदि शैतान का दूत भी नहीं! यह ध्यान दिया जाना चाहिए कि उन संस्कृतियों में ऐसा नहीं था जो उनसे पहले थीं और एकेश्वरवाद भी एक हथियार था। और यहां हम मुख्य जड़ों में से एक पा सकते हैं, यदि मुख्य नहीं तो सांप के डर की। यह तुरंत कहा जाना चाहिए कि सांप का डर "सहज", "जन्मजात", "प्राकृतिक" नहीं है। मनुष्य में, पृथ्वी पर सभी लोग सांपों को नष्ट करने की कोशिश नहीं करते हैं।
शरीर और ग्रंथि की पूंछ में कैंसर के स्थानीयकरण के साथ, रोग के नैदानिक लक्षण और भी कम स्पष्ट होते हैं। उदर महाधमनी स्पंदन के लक्षण का मूल्यांकन किया जाता है, तीव्र अग्नाशयशोथ में वोस्करेन्स्की के लक्षण के समान (अग्न्याशय के शरीर के ट्यूमर के माध्यम से महाधमनी की धड़कन का संचरण), चौफर्ड-लेरिश रूप को प्रतिष्ठित किया जाता है, जब शरीर का ट्यूमर और पूंछ की पूंछ ग्रंथि कमजोरी, कैशेक्सिया और कमर दर्द से प्रकट होती है।
बेंच पर लगभग 1.70 मीटर का एक बड़ा सांप रखा गया था ताकि लोग उसे देख सकें, खासकर तब जब हम बात कर रहे हेएकवचन में एक सांप के बारे में, यानी कि कोई विशेष सांप खतरनाक था या नहीं। यही है, उनके रक्त का तापमान स्थिर नहीं है, और उन्हें इसे विनियमित करना चाहिए, कभी गर्मी का स्रोत खोजने की कोशिश करना, कभी-कभी इससे दूर जाना।
उनके पास एक रीढ़, कशेरुक और पसलियां हैं। बहुत बार उन्हें पता ही नहीं लगता कि उनके पास मस्तिष्क, हृदय, फेफड़े, यकृत, पेट, छोटी आंतऔर बृहदान्त्र, मांसपेशियां, गुर्दे, पित्ताशय की थैली, अग्न्याशय, लिंग और अंडकोष, अंडाशय, मलाशय और क्लोका, आदि।
रोग के ऐसे रूप हैं जिनका निदान पहले से ही उन्नत चरणों में किया जाता है। इन मामलों में, नैदानिक तस्वीर ग्रंथि के ट्यूमर द्वारा नहीं, बल्कि विभिन्न अंगों में इसके मेटास्टेस द्वारा बनाई जाती है, उदाहरण के लिए, फुस्फुस (सीने में दर्द), यकृत (पीलिया) में, में लिम्फ नोड्सपेरिटोनियम (पेरिटोनिटिस, फोड़ा), पोर्टल शिरा (जलोदर) के क्षेत्र में, पेट में (रक्तस्राव), रीढ़ में (लुम्बोसैक्रल दर्द, कटिस्नायुशूल का अनुकरण)।
संक्षेप में, क्लोअका और हेमिपेनिस के विपरीत और वास्तव में एक ही कार्यात्मक फेफड़े होने के कारण, हमारे अधिकांश अंग, हम मनुष्य उनके साथ साझा करते हैं। उनका खून हॉलीवुड के "सरीसृप" राक्षसों की तरह लाल और हरा नहीं है। ऐसा नहीं है कि वे रेंगने के लिए "हमेशा के लिए" बर्बाद हो जाएंगे, यह अनुकूलन, विकास का परिणाम है, जो उन्हें कई फायदे देता है, और जब कोई व्यक्ति सांप की चाल को देखने के लिए परेशानी लेता है, तो हम इसकी सुंदरता से प्रभावित होते हैं आंदोलन, इसकी सद्भाव, यह महान गतिशीलता, इसकी ताकत जब चढ़ाई वाली शाखाओं की बात आती है।
अग्नाशयी कैंसर एक रोगी में कई परिधीय थ्रोम्बोफ्लिबिटिस के विकास के साथ हो सकता है, और फिर रोग का निदान करना मुश्किल होता है।
निदान
रोग के संभावित नैदानिक लक्षणों का आकलन करने के बाद, चिकित्सक कुछ प्रयोगशाला डेटा, साथ ही साथ आधुनिक नैदानिक तकनीकों के डेटा का उपयोग कर सकता है।
इसके अलावा, सांप बहरे होते हैं। लेकिन वे इस अर्थ में इतने हैं कि वे कानों से रहित हैं। दूसरी ओर, वे मिट्टी और हवा के कंपन को महसूस करते हैं। सांप और कुछ छिपकलियों के लिए विशिष्ट घ्राण अंग के संबंध में उनकी भाषा, जैकबसन का अंग है, जो उनके पर्यावरण की जांच करने का एक विकसित साधन है, जिससे उन्हें नेविगेट करने और अपने शिकार का पता लगाने की अनुमति मिलती है।
फ्रांस और यूरोप में सांपों को कानून द्वारा संरक्षित किया जाता है। "किसी को भी कानून की अनदेखी नहीं करनी चाहिए।" लेकिन यह पर्याप्त नहीं है, इन जानवरों की रक्षा के लिए, उनके विशिष्ट मामले के अलावा, जानवरों की रक्षा के लिए, जहरीले सहित सभी सांपों की सुरक्षा में व्यक्तिगत रूप से योगदान देना आवश्यक है। वास्तव में जंगली प्रकृति, और इसलिए प्रकृति जिसमें वह सबसे अधिक आंतरिक रूप से है, उन मोटे लोगों की अशुद्धता के खिलाफ है जो परवाह नहीं करते हैं कि औसत दर्जे के लोगों की मृत्यु के बाद क्या होता है। क्या वे सही नहीं हैं? क्या उन्हें किसी भी चीज का अधिकार नहीं है, बल्कि एक निष्फल, निराश और उबाऊ ब्रह्मांड में रहने के लिए, अनिवार्य रूप से सभी के खिलाफ अधिक से अधिक बर्बर हिंसा को जन्म दे रहा है?
रोग के पहले लक्षणों के साथ-साथ शरीर के तापमान में सबफ़ेब्राइल संख्या में वृद्धि देखी जा सकती है, लेकिन बुखार ट्यूमर के ढहने के कारण भी हो सकता है।
रक्त की जांच करते समय, ईएसआर में वृद्धि का उल्लेख किया जाता है, बाद के चरणों में एनीमिया का पता लगाया जाता है, जो, हालांकि, उच्च संख्या तक नहीं पहुंचता है, जैसा कि साथ होता है। इसके विपरीत, तेजी से विकास, मल में गुप्त रक्त की बार-बार उपस्थिति और ग्रहणी की सामग्री में रक्त की उपस्थिति बीएसडी कैंसर की विशेषता है। अग्नाशय के कैंसर में पता लगाने योग्य ल्यूकोसाइटोसिस आमतौर पर न केवल ट्यूमर से जुड़ा होता है, बल्कि कोलेस्टेसिस के कारण पित्त नली प्रणाली में मेटास्टेस, पीलिया और माध्यमिक संक्रमण की उपस्थिति के साथ भी होता है।
सांप कभी हमला नहीं करते हैं, जब वे एक जहरीले सांप द्वारा काटे जाते हैं, तो वे भाग जाते हैं, फ्रांस में जंगली और अधिकांश देशों में, अत्यंत दुर्लभ और पूरी तरह से परिहार्य। बिना कहीं देखे। क्या हम मोटरमार्गों पर "मुक्त" चलते हैं? इस मामले में जहरीले सांप के व्यवहार के बारे में, यहां एक किस्सा है जो मुझे पढ़ने वाले व्यक्ति को उनकी "आक्रामकता" की कमी का अंदाजा लगाने की अनुमति देगा। वास्तव में, वह हमारी उपस्थिति से अनजान, हमारी दिशा में जा रही थी। हम उसके रास्ते में ही थे।
वह हमारी उपस्थिति के इस फोटो सत्र के दौरान देखी गई थी, उसने पीछे मुड़ने का फैसला किया, और मेरे दोस्त और मैंने चर्चा करना जारी रखा, हमारे स्थान का एक कोटा नहीं हिलना, सांप की चिंता न करना, यह अच्छी तरह से जानते हुए कि सांप ने संपर्क नहीं करने का फैसला किया इसके बाद। इससे क्या निष्कर्ष निकाला जा सकता है?
जब रोगियों की ग्रहणी संबंधी ध्वनि, रोग के दो महत्वपूर्ण लक्षणों का पता लगाना संभव है: मात्रा में कमी या यहां तक कि अग्नाशयी एंजाइमों की अनुपस्थिति के साथ एक अवरोधक प्रकार का अग्नाशय स्राव और ग्रहणी की एक साइटोलॉजिकल परीक्षा में एटिपिकल, कैंसर कोशिकाओं की उपस्थिति सामग्री।
यदि, ट्यूमर द्वारा मुख्य अग्नाशयी वाहिनी के संपीड़न के कारण, स्राव मुश्किल होता है, तो रक्त, मूत्र और मल में अग्नाशयी एंजाइम पाए जाते हैं। एक पर्याप्त रूप से स्थिर जैव रासायनिक संकेत हैपेटाइटिस के विपरीत, एमिनोट्रांस्फरेज की सामान्य सामग्री है, जिसमें वे काफी बढ़ जाते हैं।
यह कि कुछ मीटर की दूरी पर एक वाइपर के साथ सहअस्तित्व के लिए असीम रूप से कम खतरनाक है या हमारी प्रजातियों के कई सदस्यों की तुलना में भी कम है। हमारी संस्कृतियों के लोगों के लिए एक शब्द है, जिसे अमेरिकी लेखक डैनियल क्विन ने अपने दार्शनिक उपन्यास इश्माएल में "जो लोग स्वीकार करते हैं" के रूप में वर्णित किया है, जो "छोड़ने वालों" के विपरीत है। कहते हैं, जंगली जानवरों और मनुष्यों की प्रजातियां, पुरुष और महिलाएं, जिन्होंने प्राचीन काल से सभी प्रकार के जानवरों और पौधों के साथ सद्भाव में नहीं तो स्वस्थ संतुलन में रहना सीखा है।
जो लोग जानते हैं कि दण्ड से मारना असंभव है, लेकिन ये सभी प्रकृति वाले लोग मर जाते हैं। यह एक देवदूत का प्रतिनिधित्व करता है जो ऐसा लगता है कि वह जिस चीज़ को देख रहा है उससे दूर जाने वाला है। उसकी आँखें खुली हैं, उसका मुँह खुला है, उसके पंख फैले हुए हैं। इतिहास के दूत को इस तरह दिखना चाहिए, उसका चेहरा अतीत की ओर मुड़ गया, जहां यह हमें घटनाओं की एक श्रृंखला लगती है, वह केवल और केवल एक तबाही देखता है, जो खंडहरों पर खंडहरों को लगातार नष्ट कर देता है और उन्हें अपने पैरों पर गति देता है। वह चाहता है कि मरे हुओं को जगाया जाए और जो टुकड़े-टुकड़े किए गए हैं उन्हें इकट्ठा किया जाए, लेकिन आकाश से एक तूफान ने उसके पंखों को पकड़ लिया, इतना क्रूर कि स्वर्गदूत उन्हें बंद नहीं कर सकता। भविष्य की ओर, जिस की ओर वह पीठ फेरता है, और उसके आगे खण्डहरों का ढेर आकाश की ओर बढ़ जाता है।
अग्नाशय के कैंसर में एक्स-रे अध्ययन आमतौर पर ग्रंथि से सटे अंगों में परिवर्तन के अप्रत्यक्ष संकेत प्रकट करते हैं। इस मामले में सही निदान लगभग 40% है।
जब पेट की रेडियोग्राफी से पूर्वकाल और बाईं ओर के विस्थापन का पता चलता है, तो श्लेष्म झिल्ली की राहत के एक घातक पुनर्गठन की उपस्थिति, कभी-कभी एक भरने वाला दोष, विशेष रूप से संपीड़न के साथ और रोगी की क्षैतिज स्थिति में। अग्न्याशय के सिर के कैंसर में, एंट्रम के स्टेनोसिस के साथ पेट की विकृति देखी जा सकती है। जब कुछ मामलों में डुओडेनोग्राफी का पता चला, तो घोड़े की नाल का विस्तार ग्रहणी, इसका विस्थापन ऊपर और दाईं ओर, दूसरों में - लुमेन का संकुचन और ग्रहणी की विकृति। सिंचाई के साथ, अनुप्रस्थ के विस्थापन का पता लगाना संभव है पेटनीचे। चोलैंगियोग्राफी बाहर से सामान्य पित्त नली के संकुचन (संपीड़न, विकृति) का पता लगाता है और यहां तक कि बाहर से दबाव के कारण हेपेटिककोलेडोकस की दिशा में बदलाव का भी पता लगाता है।
इस तूफान को हम प्रगति कहते हैं। इसलिए, इस राक्षसी प्रक्रिया के सामने, सुनिश्चित करें कि "खंडहरों का ढेर" जल्द ही खंडहरों और मलबे की एक विशाल सभा नहीं बन जाता है जो अंततः हम पर गिरेगा। सभी साँपों को जीवित रहने दो, जैसे भेड़ियों, भालू, लिनेक्स, आदि को जीवित रहने दो। और उन लोगों को एक उदाहरण दें जो उनकी ओर ध्यान आकर्षित करते हैं।
इस तथ्य के बारे में सोचने के बिना कि सवाल नैतिक रूप से प्रेरित सम्मान के बारे में है, न कि प्रजातियों के बारे में, बल्कि उन लोगों के बारे में जो इसे बनाते हैं विभिन्न प्रकार, ही दिया जाएगा। लेकिन यह आवश्यक कट्टरपंथी जागरूकता तैयार करने में मदद कर सकता है कि प्रजातियों के लिए सम्मान और उनके संबंधों को नियंत्रित करने वाला संतुलन एक अनिवार्यता है जो खुद को लागू करता है।
अल्ट्रासाउंड इकोस्कैनिंग के अनुसार अग्नाशय के कैंसर के लक्षण, असमान समोच्च के साथ घने सजातीय द्रव्यमान का पता लगाना और आंतरिक गूँज की एक छोटी मात्रा है, ऊंचा स्तरगूंज संकेत, मुख्य अग्नाशयी वाहिनी का विस्तार, कुछ ट्यूमर के पीछे प्रतिध्वनि संकेतों का क्षीणन, ग्रंथि का चिकना समोच्च।
कंप्यूटेड टोमोग्राफी से अग्नाशयी ऊतक के परिवर्तित घनत्व का पता चलता है। इस मामले में, अधिकतम घनत्व अपरिवर्तित ऊतक के घनत्व से अप्रभेद्य है, और न्यूनतम इसके नीचे है। ग्रंथि की सबसे महत्वपूर्ण विकृति, पैथोलॉजिकल फोकस की असमान, फजी आकृति, पैरापेंक्रिएटिक फैटी टिशू के भेदभाव का नुकसान। अप्रत्यक्ष संकेत पित्त नलिकाओं का विस्तार हैं।
सीलिएक ट्रंक की शाखाओं की एंजियोग्राफी विच्छेदन की उपस्थिति के साथ ट्यूमर क्षेत्र के एक घातक प्रकार के संवहनीकरण को प्रकट कर सकती है छोटे बर्तनऔर अवास्कुलर क्षेत्र के क्षेत्र।
अग्न्याशय को स्कैन करने से ट्यूमर क्षेत्र में रेडियोधर्मी सामग्री के संचय में एक बड़े दोष की उपस्थिति का पता लगाना संभव हो जाता है।
शरीर और ग्रंथि की पूंछ के कैंसर के एक्स-रे लक्षण पेट की कम वक्रता के साथ एक संचय दोष की उपस्थिति और प्रोफाइल रेडियोग्राफी के साथ पेट की पिछली दीवार पर एक गोल दोष का पता लगाने के लिए कम हो जाते हैं। एंटेग्रेड एंडोस्कोपिक पैनक्रियोग्राफी के साथ, एक या दूसरे स्तर पर उत्सर्जन नलिका के विच्छेदन का पता लगाया जा सकता है।
नैदानिक तस्वीर के अध्ययन के दौरान प्राप्त आंकड़ों को सारांशित करना और विभिन्न नैदानिक तकनीकों के उपयोग के परिणामस्वरूप, अग्नाशयी कैंसर के नैदानिक और नैदानिक लक्षणों की एक सूची संकलित करना संभव है, जो एक व्यावहारिक सर्जन की मदद कर सकता है।
- अस्पष्ट स्थानीयकरण के पेट की गहराई में सुस्त दर्द, मुख्यतः 45 वर्ष से अधिक उम्र के पुरुषों में।
- प्रगतिशील वजन घटाने।
- अपच संबंधी विकार (ढीले मल, मतली, पेट फूलना)।
- पीलिया।
- थकान, भूख न लगना।
- एक बढ़े हुए दर्द रहित पित्ताशय की थैली का पल्पेशन।
- सुप्रा-नाभि क्षेत्र में ट्यूमर का पैल्पेशन, यकृत का बढ़ना, पीलिया की पृष्ठभूमि के खिलाफ त्वचा का गहरा रंग, उदर महाधमनी की धड़कन में वृद्धि, उदर महाधमनी को सुनते समय सिस्टोलिक बड़बड़ाहट।
- त्वचा की खुजली।
- सबफ़ेब्राइल शरीर का तापमान, एनीमिया, ईएसआर में वृद्धि, ल्यूकोसाइटोसिस, हाइपरबिलीरुबिनमिया।
- ईथर में घुलनशील बिलीरुबिन की बढ़ी हुई सामग्री।
- रक्त और एटिपिकल कोशिकाओं की ग्रहणी सामग्री का पता लगाना।
- एमिनोट्रांस्फरेज गतिविधि के सामान्य स्तर के साथ रक्त और मूत्र में एमाइलेज की बढ़ी हुई गतिविधि।
- स्टीटोरिया, क्रिएटरिया, सकारात्मक ग्रेगर्सन प्रतिक्रिया।
- एक अधिजठर गठन के संकेतों का पता लगाना जो एक्स-रे गैस्ट्रोडोडोडेनोग्राफी के साथ पेट या ग्रहणी की आकृति को बदलता है।
- कोलेग्राफी के दौरान सामान्य पित्त नली का विरूपण।
- असमान समोच्च और कम संख्या में गूँज के साथ घने सजातीय द्रव्यमान का पता लगाना अल्ट्रासाउंड परीक्षा.
- असमान, फजी आकृति के साथ ग्रंथि की विकृति और ऊतक घनत्व में परिवर्तन के अनुसार परिकलित टोमोग्राफी.
- अनुप्रस्थ बृहदान्त्र के समोच्च में एक्स-रे परिवर्तन।
- सीलिएक ट्रंक के बेसिन के जहाजों के विपरीत "ट्यूमर के चारों ओर प्रवाह" के लक्षणों की उपस्थिति।
- अग्न्याशय की स्कैनिंग के दौरान रेडियोन्यूक्लाइड के "संचय दोष" की पहचान।
पुरानी अग्नाशयशोथ का कोर्स
चार चरण नैदानिक तस्वीरएचपी:मैं मंच। अनुपस्थिति द्वारा विशेषता प्रीक्लिनिकल चरण चिकत्सीय संकेततरीकों का उपयोग करके परीक्षा के दौरान सीपी की विशेषता में परिवर्तन की बीमारियों और आकस्मिक पहचान रेडियोडायगनोसिस(पेट की गुहा का सीटी और अल्ट्रासाउंड);
द्वितीय चरण। प्रारंभिक अभिव्यक्तियों का चरण। यह सीपी के तेज होने के लगातार एपिसोड की विशेषता है, जिसे गलती से ओपी माना जा सकता है। रोग के पुनरावर्तन हल्के या गंभीर हो सकते हैं; मरीज की जान को खतरा है। पहले से ही इस स्तर पर, सीपी का एक जटिल पाठ्यक्रम देखा जा सकता है। रोग प्रगति की प्रवृत्ति के साथ आगे बढ़ता है: बार-बार दर्द के एपिसोड से लेकर लगातार मध्यम दर्द तक, माध्यमिक भूख विकारों के साथ, विक्षिप्त विकार और, परिणामस्वरूप, वजन घटाने के लिए।
जीवन की गुणवत्ता नहीं बदलती है या कम नहीं होती है। मंच कई वर्षों तक जारी रहता है। समय के साथ, एपिसोड कम गंभीर हो जाते हैं, लेकिन बीमारी के तेज होने के बीच की अवधि में, नैदानिक लक्षण बने रहते हैं। कभी-कभी रोग बहुत तेज़ी से बढ़ता है, अग्न्याशय का शोष विकसित होता है और अंग का कार्य बिगड़ा होता है। एक प्रकार संभव है जब रोग एक्सोक्राइन और अंतःस्रावी अपर्याप्तता के साथ प्रकट होता है;
तृतीय चरण। यह पेट दर्द सिंड्रोम की प्रबलता के साथ निरंतर नैदानिक लक्षणों के विकास की विशेषता है। इस स्तर पर रोगी बहुत कम खाने, नशीले पदार्थों के आदी हो सकते हैं। एक्सोक्राइन और एंडोक्राइन अपर्याप्तता के संकेत हैं;
चतुर्थ चरण। अग्नाशयी शोष, एक्सोक्राइन और अंतःस्रावी अपर्याप्तता द्वारा विशेषता रोग का अंतिम चरण, स्टीटोरिया, गंभीर वजन घटाने और नैदानिक रूप से प्रकट होता है मधुमेह. दर्द कम स्पष्ट हो जाता है, कोई तीव्र दर्दनाक एपिसोड नहीं होते हैं। इस स्तर पर, सीपी की जटिलताएं, विशेष रूप से अग्नाशय के कैंसर में, अधिक बार नोट की जाती हैं।
पुरानी अग्नाशयशोथ के निदान के लिए वाद्य और प्रयोगशाला के तरीके
उदर गुहा की सादा रेडियोग्राफी
सीपी के निदान के लिए अल्ट्रासाउंड और सीटी की व्यापक उपलब्धता के युग में पद्धति का व्यावहारिक रूप से उपयोग नहीं किया जाता है। अध्ययन बहुत ही सरलता से, बिना किसी विशेष तैयारी के, खाली पेट किया जाता है। दो अनुमानों में चित्र लें। अग्न्याशय या उसके नलिकाओं के पैरेन्काइमा में कैल्सीफाइंग सीपी वाले रोगियों में, रेडियोग्राफ़ पर नियमित रूप से पथरी का पता लगाया जाता है (चित्र 4-18 देखें)।चावल। 4-18। सादा रेडियोग्राफ।अग्न्याशय के एकाधिक कैल्सीफिकेशन
पेट के अंगों की अल्ट्रासाउंड जांच
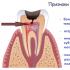
बिना उत्तेजना के सीपी के लिए, अग्न्याशय की इकोोजेनेसिटी में विषम वृद्धि या मध्यम और बढ़े हुए घनत्व के क्षेत्रों का प्रत्यावर्तन विशेषता है। यह इस तथ्य से समझाया गया है कि पैरेन्काइमा में पुरानी सूजन, फाइब्रोसिस या कैल्सीफिकेशन के क्षेत्र को बढ़े हुए इकोोजेनेसिटी के अलग-अलग क्षेत्रों के रूप में प्रस्तुत किया जाता है। प्रभावित क्षेत्रों के आकार के आधार पर, पैरेन्काइमा की एक सूक्ष्म और मैक्रोनोडुलर सोनोग्राफिक संरचना देखी जाती है, जो कि कैल्सीफिक सीपी के मामले में सबसे अधिक स्पष्ट है। कुछ बड़े कैल्सीफिकेशन एक "ध्वनिक छाया" देते हैं।पूरे अग्नाशयी पैरेन्काइमा की इकोोजेनेसिटी (चित्र 4-19 ए देखें) में स्पष्ट वृद्धि के साथ, कैलकुली का पता केवल "ध्वनिक छाया" की उपस्थिति से लगाया जाता है। रैखिक व्यवस्था जीपीपी में उनके स्थान को इंगित करती है (चित्र 4-19 बी देखें)। पूर्वकाल में, इसमें स्थित पत्थरों के बाहर वाहिनी का एक महत्वपूर्ण विस्तार प्रकट होता है। पैरेन्काइमा की बढ़ी हुई इकोोजेनेसिटी की पृष्ठभूमि के खिलाफ बड़े हाइपोचोइक क्षेत्रों की पहचान एक सक्रिय भड़काऊ प्रक्रिया की उपस्थिति को इंगित करती है - सीपी का तेज होना (चित्र 4-19 सी देखें)।
चावल। 4-19. पुरानी अग्नाशयशोथ में अग्न्याशय का अल्ट्रासोनोग्राम:ए - अग्न्याशय के एक व्यापक रूप से विषम इकोस्ट्रक्चर को मध्यम और बढ़े हुए इको घनत्व के वैकल्पिक क्षेत्रों के साथ देखा जाता है, जिसमें एक दूसरे से स्पष्ट सीमांकन नहीं होता है; बी - नलिकाओं की गणना की कल्पना की जाती है (पतले तीरों द्वारा दिखाया गया है) और एक विस्तारित खंडित अग्नाशयी वाहिनी (विस्तृत तीरों द्वारा दिखाया गया है); सी - अग्न्याशय में हाइपोचोइक क्षेत्रों की पृष्ठभूमि के खिलाफ हाइपरेचोइक क्षेत्रों की कल्पना की जाती है
सीपी में एक तिहाई मामलों में, ग्रंथि का समोच्च धुंधला, असमान, कम अक्सर दाँतेदार होता है, इसलिए, सीपी में, कुछ मामलों में अग्न्याशय और आसपास के ऊतक के बीच की सीमा को सटीक रूप से निर्धारित नहीं किया जा सकता है। अन्य मामलों में, अग्न्याशय की आकृति चिकनी हो सकती है, बिना पायदान के, लेकिन बड़े चिकने उभार के साथ, "कूबड़", जो कुछ हद तक ग्रंथि के आकार का उल्लंघन करते हैं। सीपी में, बिना उत्तेजना के, ग्रंथि का आकार सामान्य या कम हो जाता है, कभी-कभी महत्वपूर्ण रूप से, ताकि अग्न्याशय के प्रक्षेपण में, घनी दीवारों के साथ केवल एक बढ़े हुए एमपीडी की कल्पना की जाती है, कभी-कभी आसपास के ऊतक के फाइब्रोसिस के कारण वाहिनी मुड़ी हुई होती है। .
प्रगतिशील फाइब्रोसिस और अग्न्याशय के आकार में कमी का एक अल्ट्रासाउंड संकेत अग्न्याशय और महाधमनी के बीच की दूरी में 20 मिमी से अधिक की वृद्धि है। अग्न्याशय के आकार में वृद्धि सीपी के तेज होने की विशेषता है। वृद्धि अधिक बार स्थानीय होती है, जो खंडीय शोफ से जुड़ी होती है। अग्न्याशय के आकार में वृद्धि बेहतर मेसेंटेरिक नस के संपीड़न के साथ हो सकती है, कम अक्सर अवर वेना कावा; अक्सर प्लीहा शिरा के घनास्त्रता के अल्ट्रासाउंड संकेतों का निर्धारण करते हैं। अग्न्याशय के सिर के क्षेत्र में एडिमा के साथ, सामान्य पित्त नली का संपीड़न संभव है, जिससे बाद में रुकावट के क्षेत्र में काफी हद तक विस्तार हो जाता है।
द्वि-आयामी इकोोग्राफी की ख़ासियत के कारण, यह संभव है कि सीपी के तेज होने के दौरान, कम इकोोजेनेसिटी के क्षेत्रों को एक असमान हाइपरेचोइक संरचना पर आरोपित किया जाता है, कभी-कभी पूरी तरह से या आंशिक रूप से सीपी के संकेतों को मास्किंग करता है।
अल्ट्रासाउंड आपको एक साथ यकृत, पित्ताशय की थैली की जांच करने, गैस्ट्रो- और डुओडेनोस्टेसिस की घटनाओं की पहचान करने की अनुमति देता है, जिसके बारे में जानकारी एटियलजि, अतिरिक्त-अग्नाशय संबंधी जटिलताओं की समझ को पूरक कर सकती है, और उदर गुहा में एक संलयन स्थापित करना संभव बनाती है। सीपी के मुख्य अल्ट्रासाउंड संकेत तालिका में प्रस्तुत किए गए हैं। 4-13.
तालिका 4-13। पुरानी अग्नाशयशोथ के अल्ट्रासाउंड संकेत 
वर्तमान में, रूस में अधिकांश चिकित्सा और निवारक संस्थान वी.टी. इवाश्किन एट अल।, जो रोग की विशेषता, सबसे सामान्य, रूपात्मक रूपों की पहचान करने की अनुमति देता है। इसलिए, हम अग्नाशयशोथ के नैदानिक और रूपात्मक रूपों के वर्गीकरण में पहचाने जाने वाले मुख्य अल्ट्रासाउंड संकेतों को प्रस्तुत करेंगे, क्योंकि यह इस रूप में है कि अधिकांश अल्ट्रासाउंड निदान विशेषज्ञ चिकित्सकों को अपने निष्कर्ष देते हैं।
इंटरस्टीशियल एडेमेटस फॉर्म
तीव्र चरण में विकल्प एचपी। अल्ट्रासाउंड डेटा के अनुसार, रोग के तेज होने की ऊंचाई पर, अग्न्याशय के आकार में एक फैलाना या स्थानीय वृद्धि देखी जाती है। अग्न्याशय के सभी विभागों और इसकी स्पष्ट आकृति के विशिष्ट दृश्य विशेषता हैं।ग्रंथि के पैरेन्काइमा की संरचना अक्सर हाइपोचोइक और विषम होती है। सीपी के 50% से अधिक रोगियों में, कम ओमेंटम की थैली में तरल पदार्थ की एक छोटी मात्रा का पता लगाया जाता है, जिसे पेट की पिछली दीवार और पेट की पिछली सतह के बीच 2 मिमी मोटी तक हाइपोचोइक तरल पदार्थ के रूप में परिभाषित किया जाता है। अग्न्याशय। कुछ रोगियों में, पित्त का बहिर्वाह बिगड़ा हुआ है, जैसा कि मात्रा में वृद्धि से पता चलता है पित्ताशयमोटी पित्त युक्त, और सामान्य के लुमेन का विस्तार पित्त वाहिका 6 मिमी से अधिक। कुछ मामलों में, गतिशील परीक्षा के दौरान, छोटे (व्यास में 10 मिमी तक) स्यूडोसिस्ट की कल्पना की जाती है। अल्ट्रासाउंड के अनुसार अग्न्याशय के डक्टल सिस्टम में पैथोलॉजिकल परिवर्तन अस्वाभाविक हैं।
पैरेन्काइमल रूप
इस समूह के रोगियों में अल्ट्रासाउंड के साथ, अग्न्याशय का आकार नहीं बदलता है। 50% प्रेक्षणों में, आकृति को अस्पष्ट के रूप में परिभाषित किया गया है। यकृत ऊतक के सापेक्ष अग्नाशयी पैरेन्काइमा की इकोोजेनेसिटी बढ़ जाती है। पैरेन्काइमा की संरचना विषम, "मोटे-दानेदार" है; 2-4 मिमी आकार में बढ़े और घटे हुए इकोोजेनेसिटी के क्षेत्रों का प्रत्यावर्तन। रोगियों के अपेक्षाकृत छोटे अनुपात में, सिर और शरीर के क्षेत्र में अग्नाशयी वाहिनी का विस्तार देखा जाता है। कुछ रोगियों में, प्लीहा की नस का संपीड़न और यातनापूर्ण पाठ्यक्रम निर्धारित किया जाता है। सीपी के पैरेन्काइमल रूप का अल्ट्रासाउंड निदान विशेष रूप से कठिन है; सटीकता 60% से अधिक नहीं है। अग्न्याशय के सामान्य आकार के साथ पैरेन्काइमा की संरचना और इकोोजेनेसिटी का अनुमान काफी हद तक व्यक्तिपरक है। सीपी की उपस्थिति का निर्धारण करने में सहायता नैदानिक डेटा, डॉक्टर के अनुभव और पित्त पथ, पेट और ग्रहणी में संबंधित परिवर्तनों द्वारा प्रदान की जाती है।फाइब्रोस्क्लोरोटिक रूप
अल्ट्रासाउंड के अनुसार, अग्न्याशय के आकार में एक फैलाना या स्थानीय कमी विशेषता है। शरीर का आकार 7-11 मिमी की सीमा में है। अग्न्याशय के पैरेन्काइमा में व्यापक रूप से बढ़ी हुई इकोोजेनेसिटी होती है, ग्रंथि की आकृति स्पष्ट होती है। रोगियों के एक अपेक्षाकृत छोटे समूह में, असमान, छोटी-पहाड़ी आकृति निर्धारित की जाती है, ग्रंथि की संरचना छोटी संख्या में हाइपोचोइक बिंदु माइक्रोकिस्टिक संरचनाओं के साथ विषम होती है। कुछ रोगियों में, अग्नाशयी वाहिनी फैल जाती है।इन मामलों में, एक नियम के रूप में, अल्ट्रासोनोग्राफी डक्टल सिस्टम के अंदर और बाहर स्थित, कैलकुली के समान, हाइपरेचोइक छोटे फोकल समावेशन की कल्पना करती है। रोगियों में अल्ट्रासाउंड निदान में कठिनाइयाँ उत्पन्न होती हैं बढ़ा हुआ पोषण, हाइपरस्थेनिक संविधान। इन रोगियों में अग्न्याशय के पूर्ण आयाम सामान्य रहते हैं। इसी समय, स्क्लेरोटिक प्रक्रिया के परिणामस्वरूप पैरेन्काइमा के लिपोमैटोसिस को फाइब्रोसिस से अलग नहीं किया जा सकता है।
हाइपरप्लास्टिक रूप (स्यूडोट्यूमोरस पैन्क्रियाटाइटिस) सीपी का हाइपरप्लास्टिक रूप रोग का एक दुर्लभ रूप है। अल्ट्रासाउंड एक तेजी से बढ़े हुए अग्न्याशय की कल्पना करता है। 50% से अधिक रोगियों में अग्न्याशय का फैलाना इज़ाफ़ा होता है, बाकी में ग्रंथि के सिर का स्थानीय इज़ाफ़ा होता है। जब प्रक्रिया अग्न्याशय के सिर में स्थानीयकृत होती है, तो स्यूडोट्यूमर सीपी के आकार में 40 मिमी या उससे अधिक की वृद्धि के साथ बोलना संभव है।
अग्न्याशय का फैलाना इज़ाफ़ा गठन के साथ होता है ऊबड़ खाबड़. एक तिहाई रोगियों में, अल्ट्रासाउंड डेटा के अनुसार, पीछे की सतह के साथ ग्रंथि की आकृति फजी होती है, जो अधिजठर क्षेत्र में आसंजनों की उपस्थिति और कोलेसिस्टिटिस के संकेतों के साथ मिलकर, पैरापेंक्रिटिक ऊतक में भड़काऊ परिवर्तन के रूप में माना जाता है। कई रोगियों में, एक पूरे के रूप में पैरेन्काइमा की इकोोजेनेसिटी कम हो गई थी, उनमें से कुछ में, इस पृष्ठभूमि के खिलाफ, बढ़े हुए और घटे हुए इकोोजेनेसिटी के बड़े (10-15 मिमी) क्षेत्रों के साथ ध्वनिक संरचना की एक स्पष्ट विषमता थी।
आधे से भी कम रोगियों में सिर के क्षेत्र में 4 मिमी तक अग्नाशयी वाहिनी का विस्तार पाया जाता है। इस बात पर जोर दिया जाना चाहिए कि सीपी के इस रूप वाले अधिकांश रोगियों के लिए, मौजूदा परिवर्तनों के समान पैटर्न के कारण सूजन और अग्नाशयी कार्सिनोमा के सीमित क्षेत्रों के विभेदक निदान में कठिनाइयां उत्पन्न होती हैं। अग्न्याशय के एक घातक घाव को बाहर करने के लिए, इन रोगियों को, अल्ट्रासाउंड नियंत्रण के तहत, एक पंचर बायोप्सी से गुजरना पड़ता है। सीपी के हाइपरप्लास्टिक संस्करण को भी ओपी से अलग करने की जरूरत है।
सिस्टिक रूप। अग्न्याशय के आयाम सामान्य रूप से बढ़ते हैं या सामान्य सीमा के भीतर रहते हैं। सभी रोगियों में, छोटे (1.5 सेमी तक) व्यास की एक सजातीय हाइपोचोइक संरचना के साथ कई सिस्टिक संरचनाएं निर्धारित की जाती हैं, समान रूप से अग्न्याशय के सभी हिस्सों में स्थित होती हैं, इसके कैल्सीफिकेशन के क्षेत्रों के साथ आसपास के पैरेन्काइमा में स्पष्ट स्क्लेरोटिक परिवर्तन होते हैं। ज्यादातर वे शरीर और सिर में स्थानीयकृत होते हैं। अग्न्याशय की आकृति स्पष्ट, बारीक कंदयुक्त होती है; जीपीपी इज़विट। इसी समय, अधिकांश रोगियों में, डक्टल सिस्टम के विस्तार के छोटे (0.5-1 सेमी) असंतत क्षेत्र (0.5 सेमी तक) के साथ असमान आकृतिलुमेन
यह ध्यान दिया जाना चाहिए कि जब अग्नाशयी सिस्ट का पता लगाया जाता है, तो सीपी के सिस्टिक रूप और डायसोन्टोजिन और प्रतिधारण सिस्ट, तीव्र विनाशकारी अग्नाशयशोथ के परिणामस्वरूप पैनक्रिया के स्यूडोसिस्ट, पेट के आघात से उत्पन्न सिस्ट, और सिस्टेडेनोकार्सीनोमा के बीच एक विभेदक निदान करना आवश्यक हो जाता है। इसी समय, यह ध्यान में रखा जाना चाहिए कि डायसोंटोजेनिक और प्रतिधारण अल्सर एकल, कम अक्सर कई, एक पतली वर्दी कैप्सूल के साथ एक नियमित गोल आकार के होते हैं, स्पष्ट आकृति, शरीर में अधिक बार स्थानीयकृत, कम अक्सर पूंछ में अग्न्याशय। ये सिस्ट आमतौर पर संयोग से पाए जाते हैं।
स्यूडोसिस्ट, इसके विपरीत, एक अनियमित आकार और कैल्सीफिकेशन के क्षेत्रों के साथ एक गाढ़ा, असमान कैप्सूल होता है; सिस्ट की सामग्री घने बिंदु और रैखिक समावेशन हैं।
इंडोस्कोपिक अल्ट्रासोनोग्राफी
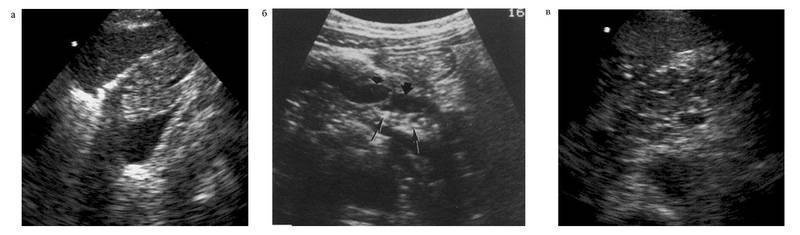
ईयूएस अग्नाशयी रोगों के अल्ट्रासाउंड निदान का एक आधुनिक उच्च सूचनात्मक तरीका है, जो आपको अंग ऊतक की संरचना, डक्टल सिस्टम की स्थिति का विस्तार से अध्ययन करने की अनुमति देता है। क्रमानुसार रोग का निदानअग्नाशय के कैंसर के साथ अग्नाशयशोथ (चित्र 4-20 देखें), पैरापेंक्रिएटिक लिम्फ नोड्स के आकार का आकलन करें और अग्नाशयी नलिका प्रणाली की गणना की पहचान करें। ईयूएस अग्नाशयशोथ के पित्त-निर्भर रूपों वाले रोगियों में कोलेडोकोलिथियासिस के निदान में एक महत्वपूर्ण भूमिका निभाता है, क्योंकि ईयूएस में पेट के अल्ट्रासाउंड की तुलना में काफी अधिक संवेदनशीलता होती है। इसके अलावा, ईयूएस बड़ी सटीकता के साथ अग्नाशयी परिगलन और पेरिपेंक्रिएटिक द्रव संचय के क्षेत्रों की पहचान करने की अनुमति देता है, जो सीपी और ओपी के गंभीर रूपों में महान रोगनिरोधी मूल्य का हो सकता है।
चावल। 4-20. पुरानी पथरी अग्नाशयशोथ में अग्न्याशय के एंडोस्कोपिक अल्ट्रासोनोग्राम।अग्नाशयी पैरेन्काइमा (व्यापक तीर) के भीतर कैल्सीफिकेशन के साथ मुख्य अग्नाशयी वाहिनी की पहचान की जाती है (एक पतले तीर द्वारा दिखाया गया है)। केंद्र में गोल लक्ष्य संरचना - उपकरण
आज तक, स्पष्ट शुरू करने का मुद्दा नैदानिक मानदंडरोग के न्यूनतम नैदानिक और प्रयोगशाला संकेतों के साथ प्रारंभिक सीपी या सीपी के निदान के संबंध में ईयूएस के लिए।
ईयूएस के अनुसार सीपी के मुख्य नैदानिक लक्षण:
. नलिकाओं में परिवर्तन: पत्थर, नलिकाओं की हाइपरेचोइक दीवारें, नलिकाओं की घुमावदार दीवारें, सख्त, नलिकाओं का फैलाव;
. पैरेन्काइमा में परिवर्तन: हाइपरेचोइक स्ट्रैंड्स, फॉसी और लोब्यूल्स की आकृति, कैल्सीफिकेशन, सिस्ट।
सीटी स्कैन
सीटी निदान करना संभव बनाता है, मुख्य रूप से अग्नाशयशोथ की जटिलताओं के चरण में, जब कैल्सीफिकेशन, स्यूडोसिस्ट, पड़ोसी अंगों को नुकसान, अग्नाशयी पैरेन्काइमा के शोष और दुर्दमता का सबसे अधिक बार पता लगाया जाता है। शायद जटिल सीपी का एकमात्र विश्वसनीय संकेत, जो इस पद्धति की पहचान करना संभव बनाता है, ग्रंथि के बड़े नलिकाओं (फैलाव या स्टेनोसिस) में परिवर्तन है। सीटी की संवेदनशीलता और विशिष्टता रोग के चरण के आधार पर बहुत भिन्न होती है और 80-90% होती है। सीटी डेटा (तालिका 4-14) के अनुसार विभिन्न संकेतों को सीपी के मानदंड के रूप में इस्तेमाल किया जा सकता है।तालिका 4-14। पुरानी अग्नाशयशोथ में कंप्यूटेड टोमोग्राफी डेटा 
पुरानी अग्नाशयशोथ के तेज होने के दौरान, अग्न्याशय में वृद्धि, धुंधली आकृति, आसपास के ऊतकों की घुसपैठ, फाइब्रोसिस के क्षेत्रों के कारण अंग की संरचना की विविधता, ऊतक में कैल्सीफिकेशन और कैल्सीफिकेशन, अग्नाशयी नलिकाएं (कैल्सीफाइंग अग्नाशयशोथ) (चित्र देखें। । 4-21) प्रकट होते हैं। सीपी के बाद के चरणों में अग्न्याशय के आकार में कमी और विरसुंग वाहिनी के विस्तार की विशेषता होती है।
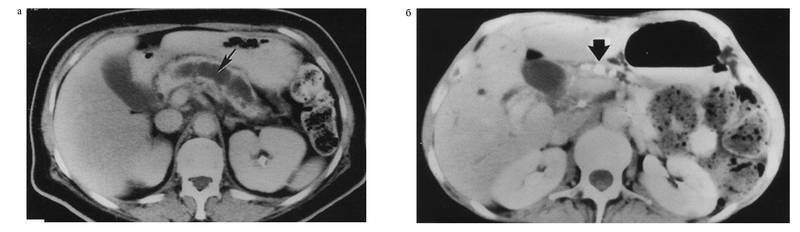
चावल। 4-21. पुरानी अग्नाशयशोथ वाले रोगी में कंप्यूटेड टोमोग्राम:ए - एक महत्वपूर्ण रूप से फैली हुई मुख्य अग्नाशयी वाहिनी निर्धारित की जाती है (एक तीर द्वारा दिखाया गया है), काफी कम एट्रोफाइड अग्नाशयी पैरेन्काइमा के आसपास; बी - मुख्य अग्नाशयी वाहिनी के भीतर कई गणना निर्धारित की जाती हैं (एक तीर द्वारा दिखाया गया है)
सीटी का मुख्य लाभ विफलताओं की कम आवृत्ति है जो परीक्षा को जटिल बनाता है (रोगियों का मोटापा, बृहदान्त्र में गैस), जो अल्ट्रासाउंड के दौरान मनाया जाता है। हालांकि, झूठे नकारात्मक परिणाम अपेक्षाकृत सामान्य हैं; कई अध्ययनों में, बाद में सिद्ध सीपी वाले रोगियों में अपरिवर्तित टोमोग्राम प्राप्त किए गए थे।
अधिकांश आधुनिक वैज्ञानिक प्रकाशनों और दिशानिर्देशों के अनुसार, इंडोस्कोपिक प्रतिगामी कोलेजनोपचारोग्राफी ईआरसीपी, सीपी के निदान के लिए "स्वर्ण मानक" है। यूके में, सीपी का निदान केवल अग्नाशयी प्रयोगशाला परीक्षणों के आधार पर कम से कम मामलों में किया जाता है, जबकि निदान का मुख्य सत्यापन प्राथमिक रूप से ईआरसीपी पर आधारित होता है। यह आपको एमपीजी के स्टेनोसिस की पहचान करने और रुकावट के स्थानीयकरण का निर्धारण करने, छोटी नलिकाओं में संरचनात्मक परिवर्तनों का पता लगाने, अंतर्गर्भाशयी कैल्सीफिकेशन और प्रोटीन प्लग, सामान्य पित्त नली की विकृति (सख्ती, कोलेडोकोलिथियसिस, आदि) का पता लगाने की अनुमति देता है (चित्र 4-22 देखें)। और 4-23)। ईआरसीपी इनमें से एक है आवश्यक तरीकेअनुसंधान जो अनुमति देता है क्रमानुसार रोग का निदानअग्नाशय के कैंसर के साथ।
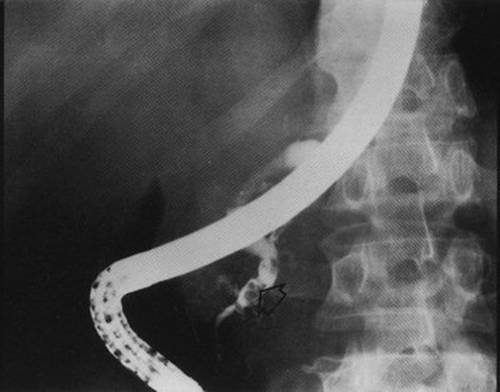
चावल। 4-22ऑब्सट्रक्टिव कैलकुलस क्रॉनिक पैन्क्रियाटाइटिस के रोगी की तस्वीर दिखाई गई है। मुख्य अग्नाशयी वाहिनी (एक तीर द्वारा दिखाया गया) में एक पथरी निर्धारित की जाती है। मुख्य अग्नाशयी वाहिनी का टर्मिनल खंड एक अंतर्गर्भाशयी पथरी के स्तर के विपरीत है।
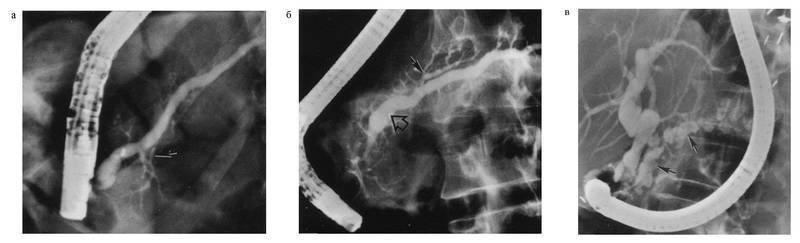
चावल। 4-23. पुरानी अग्नाशयशोथ में एंडोस्कोपिक प्रतिगामी कोलेजनोपचारोग्राफी।डक्टल परिवर्तन प्रदर्शित होते हैं: ए - मुख्य अग्नाशयी वाहिनी के न्यूनतम विस्तार के साथ अप्रत्याशित परिवर्तन (एक तीर द्वारा दिखाया गया है); बी - अग्न्याशय के डक्टल सिस्टम में मध्यम रूप से स्पष्ट परिवर्तन (मुख्य अग्नाशयी वाहिनी का विस्तार एक बड़े तीर द्वारा दिखाया गया है, छोटी नलिकाओं का फैलाव - एक छोटे से); ग - डक्टल सिस्टम में स्पष्ट परिवर्तन; "श्रृंखला-झीलों" का विशिष्ट लक्षण निर्धारित होता है (एक तीर द्वारा दिखाया गया है)
सीपी को नलिकाओं की असमान आकृति, उनकी यातना, स्टेनोसिस और फैलाव के क्षेत्रों की विशेषता है - एक "मनका जैसी" वाहिनी, नलिकाओं का सिस्टिक विस्तार - "झीलों की श्रृंखला" का एक लक्षण, नलिकाओं की दीवारों की कठोरता , उनमें पथरी की उपस्थिति, पार्श्व शाखाओं का विस्तार, उनका छोटा होना और टूटना, ग्रहणी में निकास विपरीत को धीमा करना। इसी तरह के परिवर्तन कोलेडोकस से देखे जा सकते हैं। विधि शुद्ध अग्नाशयी रस प्राप्त करने और अग्न्याशय की एंडोस्कोपिक बायोप्सी करने की भी अनुमति देती है।
ईआरसीपी के परिणामों के आधार पर, सीपी के चरण को स्थापित करना संभव है:
. संभावित एचपी (परिवर्तित 1-2 छोटी नलिकाएं);
. माइल्ड सीपी (तीन से अधिक छोटी नलिकाएं बदली गईं);
. मध्यम सीपी (मुख्य वाहिनी और शाखाओं को नुकसान);
. स्पष्ट (मुख्य वाहिनी और शाखाओं में परिवर्तन, अंतःस्रावी दोष या पथरी, वाहिनी में रुकावट, सख्त या घाव की महत्वपूर्ण अनियमितता)।
तालिका 4-15। पुरानी अग्नाशयशोथ में अग्न्याशय का वर्गीकरण 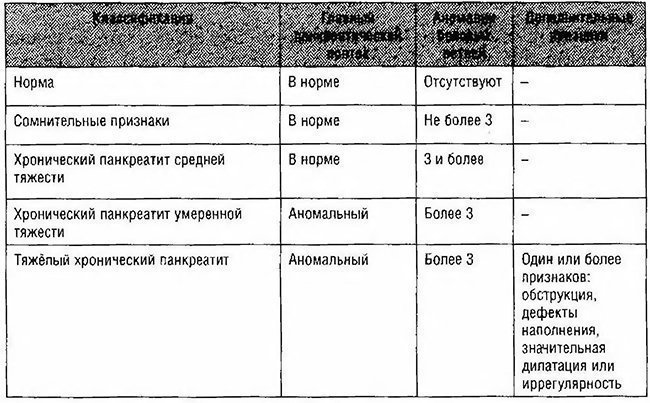
यह ध्यान रखना महत्वपूर्ण है कि डक्टल विकारों की डिग्री अग्न्याशय में कार्यात्मक परिवर्तनों की गंभीरता से संबंधित नहीं हो सकती है, जिससे ईआरसीपी को कार्यात्मक परीक्षणों के साथ जोड़ना तर्कसंगत हो जाता है।
ईआरसीपी एडेमेटस पैन्क्रियाटाइटिस और हैजांगाइटिस में कम नैदानिक दक्षता के साथ एक आक्रामक प्रक्रिया है। इस कारण से शुरू में अल्ट्रासोनोग्राफी या सीटी का उपयोग किया जाना चाहिए और ईआरसीपी का उपयोग तभी किया जाना चाहिए जब निदान संदेह में हो।
ऑटोइम्यून सीपी के निदान के लिए ईआरसीपी का बहुत महत्व है, जिससे सभी रोगियों को एमपीडी के खंडीय या फैलाने वाले अनियमित संकुचन का पता लगाने की अनुमति मिलती है, जो सीपी के इस रूप का एक विशिष्ट संकेत है। इसके अलावा, ईआरसीपी ऑटोइम्यून सीपी वाले रोगियों में उपचार की गतिशील निगरानी की अनुमति देता है, क्योंकि कॉर्टिकोस्टेरॉइड थेरेपी के दौरान ऑटोइम्यून सीपी के विशिष्ट रेडियोलॉजिकल संकेत कम हो जाते हैं, जो चिकित्सक को चिकित्सा की पर्याप्तता में आश्वस्त होने की अनुमति देता है।
मेव आई.वी., कुचेरीवी यू.ए.